Editorial
Situación actual y retos para la revista Salud Quintana Roo
+ Mostrar contenido
Dentro del trabajo editorial, las revistas científicas buscan de manera continua mantener o mejorar la calidad metodológica de sus artículos, y de esta manera incrementar su visibilidad, confiabilidad e imagen positiva ante sus lectores como publicación periódica.
Los potenciales autores –docentes, investigadores, profesionales, técnicos, estudiantes y tomadores de decisiones- generalmente buscan que sus artículos tengan el mayor número de lectores y que éstos citen dichos artículos, y para ello elijen publicar en revistas que cumplan con ciertas características para tal fin, como: que la revista esté indizada en bases de datos científicas, que mantenga su periodicidad, que cuente con factor de impacto, y que vaya dirigido a un público al cual el autor esté interesado en comunicar los resultados de su investigación.
Todo esto implica un esfuerzo permanente por parte de las publicaciones periódicas para llamar la atención de los autores y que éstos decidan enviarles sus manuscritos científicos para que eventualmente puedan ser publicados.
En este sentido, el crecimiento y desarrollo que ha tenido Salud Quintana Roo como revista de divulgación científica dentro del área de ciencias de la salud, ha involucrado el trabajo de autores, editores, revisores externos o árbitros, personal administrativo y diseñadores. Es importante señalar que los editores y revisores externos que conforman nuestro comité editorial y comité de arbitraje trabajan de forma totalmente altruista y con el único fin de contribuir a mejorar la producción científica, ya que no les impulsa ningún tipo de beneficio económico.
Actualmente, Salud Quintana Roo es una revista de periodicidad semestral, que tiene como objetivo 1) difundir resultados de investigación científica en el área de las ciencias de la salud, y 2) brindar un espacio para dar a conocer el desempeño institucional en las áreas de salud en el Estado de Quintana Roo. Además, publica artículos que estén en términos generales, de acuerdo con las Recomendaciones para la preparación, presentación, edición y publicación de trabajos académicos en revistas médicas del Comité Internacional de Editores de Revistas Médicas.
Los contenidos que la revista publica se relacionan con temas de medicina, salud pública, salud mental, ciencias sociales, administración y gerencia de los servicios de salud, además de información de carácter institucional.
Al día de hoy la revista pertenece al Sistema Regional de Información en Línea para Revistas Científicas de América Latina, el Caribe, España y Portugal (Latindex), y al Índice Mexicano de Revistas Biomédicas (Imbiomed).
Todos los trabajos se recepcionan en el correo Esta dirección de correo electrónico está protegida contra spambots. Usted necesita tener Javascript activado para poder verla. , el cual es el canal de comunicación entre autores, editores y editor responsable. Una vez que un trabajo es recibido en dicho correo, el editor responsable revisa que cuente con la estructura y formato que marcan nuestras normas para autores, las cuales pueden ser consultadas en el enlace https://salud.qroo.gob.mx/revista/index.php/normas. Si el trabajo cuenta con lo establecido por la revista, es evaluado entonces por al menos un miembro del comité editorial, dependiendo del tema en cuestión y del perfil o área de experiencia del editor al que se ha solicitado la evaluación. Esta evaluación permitirá tener un panorama general de la metodología y contenido temático para su eventual publicación. Si es aprobado por el comité editorial, entonces el archivo se envía a uno o dos miembros del comité de arbitraje (revisores externos), los cuales harán una revisión mas detallada tanto de la metodología como del contenido del trabajo con el fin de realizar observaciones que contribuyan a mejorar la calidad científica del manuscrito. Todas las observaciones son enviadas a los autores en un documento que puede tener cuatro posibles dictámenes: a) aprobado, b) aprobado con cambios menores, c) aprobado con cambios mayores y d) rechazado.
Una vez que las observaciones han sido corregidas por parte de los autores y si concuerdan con lo indicado en el dictamen, entonces se les manda la carta de aceptación del artículo, en donde se señala la edición de la revista en la cual será publicado el mismo.
Es importante mencionar que uno de los puntos que evalúan positivamente las bases de datos, es que los comités tanto editoriales como de revisores externos no sean endogámicos, es decir, que pertenezcan a la misma institución o zona geográfica. En este sentido, Salud Quintana Roo ha tenido la oportunidad de conformar su comité editorial con editores que pertenecen a otros países como Cuba, Estados Unidos y Colombia; además de que cuenta con el apoyo de miembros adscritos a instituciones de otras entidades federativas, además de Quintana Roo, como es el caso de la Universidad Autónoma de Nuevo León, Universidad Nacional Autónoma de México y Universidad Veracruzana, entre otras.
Dentro del proceso editorial, nuestra meta cumplida en la evaluación por pares, es la mejora en cuanto a las herramientas para revisar los manuscritos, para ello el comité editorial se ha encargado de implementar plantillas de revisión estandarizadas según normas internacionales, mejorando así la objetividad de la revisión. Los criterios de calificación para la revisión por pares de los asesores se han ido modificando, resaltando el impacto e innovación de cada artículo, su calidad metodológica y científica.
Sabemos que aún queda mucho trabajo por hacer, y dentro de los retos identificados para nuestra revista se encuentran: el manejar un sistema de administración de revistas como lo es el Open Journal System (OJS); incluir la revista en más índices o bases de datos, nuestro reto a corto plazo es solicitar su evaluación para incluirla en la Red de Revistas Científicas de América Latina y el Caribe (Redalyc); el mantener y aumentar su visibilidad y mejorar la calidad científica de la misma.
Artículos originales
Invalidez laboral: resultado de la complicación crónica de la diabetes mellitus tipo 2.
+ Mostrar contenido
LABOR INVALIDITY: RESULT OF THE CHRONIC COMPLICATION OF THE MELLITUS DIABETES TYPE 2
RESUMEN
Introducción. La invalidez laboral por diabetes mellitus representa un problema laboral de salud pública que se tiene que abordar en el corto plazo debido a que representa una carga económica por enfermedad y muerte prematura.
Objetivo. Estimar la prevalencia de complicaciones crónicas, los años de evolución y el causante de invalidez laboral en pacientes con diabetes mellitus tipo 2 (DM2).
Materiales y método: Estudio descriptivo con pacientes dictaminados con invalidez laboral permanente en una unidad médica de atención primaria. De un periodo comprendido de 10 años, se obtuvieron datos sobre la capacidad de perdida para el trabajo, años de vida productivos perdidos por la enfermedad, tiempo de la complicación y diagnostico nosológico. Se capturo la información en software estadístico y se respetó el anonimato del paciente y la confidencialidad de los datos obtenidos.
Resultados: Predomino el sexo masculino con el 80%, la edad promedio en que se emitió el dictamen de invalidez fue a los 51 años. El diagnostico nosológico más frecuente fue la Retinopatía diabética, el porcentaje de pérdida de capacidad para el trabajo fue en promedio del 59%, los años perdidos por causa de le enfermedad representaron una media de 13.5 y los años transcurridos para la aparición de la complicación de la DM fue en promedio de 10.46.
Conclusiones: La relación entre la enfermedad y la carga económica a consecuencia de la misma es un indicador que actualmente representa un reto para el sector salud y laboral. Si bien, ya se conoce la causa, es importante hacer un abordaje oportuno y lograr un apego al tratamiento para prolongar la aparición de complicaciones crónicas que causan invalidez laboral por esta enfermedad.
Palabras clave: Ausencia por enfermedad; Diabetes Mellitus; Atención Primaria de Salud
ABSTRACT
Introduction. Work disability due to diabetes mellitus represents a public health work problem that must be addressed in the short term because it represents an economic burden due to illness and premature death.
Objective. To estimate the prevalence of chronic complications, the years of evolution and the cause of occupational disability in patients with type 2 diabetes mellitus (DM2).
Materials and method. Descriptive study of patients with permanent disability in a medical unit of primary care. From a period of 10 years, data were obtained on the ability to lose for work, productive years of life lost due to illness, time of complication and nosological diagnosis. The information was captured in statistical software and the anonymity of the patient and the confidentiality of the data obtained were respected.
Results. The male sex prevailed with 80%, the average age at which the disability opinion was issued was 51 years. The most frequent nosological diagnosis was Diabetic Retinopathy, the percentage of loss of capacity for work was on average 59%, the years lost due to the disease represented an average of 13.5 and the years elapsed for the appearance of the complication of the DM was on average 10.46.
Conclusions. The relationship between the disease and the economic burden as a result of it is an indicator that currently represents a challenge for the health and labor sector. Although the cause is already known, it is important to make a timely approach and achieve an adherence to treatment to prolong the occurrence of chronic complications that cause work disability due to this disease.
Keywords: Sick leave; Diabetes Mellitus; Primary Health Care
INTRODUCCIÓN
La diabetes mellitus es una enfermedad crónica causada por una deficiencia hereditaria y / o adquirida en la producción de insulina, o por la ineficacia de la insulina producida. Esto provoca un aumento de las concentraciones de glucosa en la sangre, lo que a su vez daña a los sistemas del cuerpo, en particular los vasos sanguíneos y los nervios (1).
Estimaciones de la Organización Mundial de la Salud indican que en 2014 la cifra estimada para adultos en todo el mundo fue de 422 millones, cifra mayor a los 108 millones en el año 1980. La prevalencia se multiplico de 4,7% a 8,5% en población adulta (2).
En México, de acuerdo a datos de la Encuesta Nacional de Salud y Nutrición (ENSANUT) 2016, para población mayor a 20 años, se reportó una prevalencia para diabetes de 9,4%, de los cuales el 87,8% recibe tratamiento; las complicaciones más frecuentes son visión disminuida (54,5%), daño en la retina (11,2%), pérdida de la vista (9,9%), úlceras (9,1%) y amputaciones (5,5%) (3). El daño en la retina es la única que se reportó en menor proporción en comparación a lo reportado en la ENSANUT 2012 (4).
La mortalidad por diabetes en México se ha incrementado de aproximadamente 82 mil en 2010 a más de 106 mil en 2017 (5). En 2017 se posicionó como la segunda causa de mortalidad a nivel nacional según datos del Instituto Nacional de Estadística, Geografía e Informática (INEGI) (6).
La carga económica de una enfermedad incluye los costos directos (gasto en atención médica) y los indirectos (mortalidad prematura y discapacidad), por lo tanto, la diabetes mellitus tipo 2, además de ser la segunda causa de muerte en México, es la primer causa de años de vida saludable (AVISA) perdidos para mujeres y la cuarta para los hombres (7). Los costos indirectos de la DM2 representan el 1,1% del producto interno bruto y los indirectos, como la pérdida por muerte prematura, es la que mayor peso tiene con el 72,5%, es decir, la atención de complicaciones junto con la pérdida de ingresos por muerte prematura representan el 80,0% de la carga total (8).
Dentro de los costos indirectos se incluyen las comorbilidades asociadas a la DM2 de las cuales la nefropatía representa el mayor gasto con un estimado de USD $81,814,501. Así mismo, la mayor carga de la enfermedad se encuentra en el componente de invalidez (discapacidad permanente) y representa alrededor del 94,0% de la carga de los costos indirectos totales (9). Las causas asociadas a discapacidad en un periodo de 30 años (1990-2010), se incrementó de un 28,0% a un 38,0% (10).
En México, las principales complicaciones de la DM en la población hospitalizada mayor de 20 años son de tipo renal (24,2%), circulatorias periféricas (17,3%) y múltiples (7,0%). Respecto a la actividad laboral, las complicaciones crónicas de la DM son causantes de que el 75,0% de quienes la padecen pierdan 14.42 años de vida productivos y el 25,0% restante una cantidad mayor. La principal complicación y más frecuente es la retinopatía diabética con un 47,2%, seguida de insuficiencia vascular periférica y neuropatía (11-13).
Derivado de que las complicaciones crónicas de la diabetes mellitus constituyen una de las primeras causas de invalidez, la segunda causa de mortalidad, el principal causal de años perdidos por muerte prematura y la primera de años vividos con discapacidad, es que se plantea el propósito de este estudió para estimar la prevalencia de complicaciones crónicas, los años de evolución y el causante de invalidez laboral en pacientes con DM2.
MATERIALES Y MÉTODO
Se realizó un estudio descriptivo en población adulta del servicio de Salud en el trabajo de una unidad médica del primer nivel de atención. Del total de dictámenes por invalidez laboral (ST4) durante el periodo de 2005 a 2010, se identificó a quienes presentaron diagnóstico de invalidez laboral permanente derivada de complicaciones crónicas por Diabetes Mellitus tipo 2. En una cedula diseñada para el estudio se registró la siguiente información contenida en el expediente clínico, en los dictámenes de invalidez y en el listado digital de pacientes atendidos por médico de salud en el trabajo: sexo, edad, ocupación, actividad laboral, tiempo de diagnóstico de DM2, tiempo transcurrido para la aparición de la complicación, diagnóstico nosológico, -que es el que determina las causas de la enfermedad-, porcentaje de pérdida para la capacidad para el trabajo, estimado mediante la cédula de discapacidad que evalúa la deficiencia corporal (BAREMOS), el funcionamiento general, los factores de contexto y la capacidad para el trabajo; cada uno de estos parámetros determina un puntaje para estimar la proporción de pérdida de la capacidad de trabajo.
Se obtuvieron también los años de vida perdidos, que se refieren al tiempo de vida productiva perdido por causa de la invalidez. Cada uno de los datos se codificó para su captura y análisis de la información en el programa estadístico SPSS versión 21 mediante frecuencias simples para las variables categóricas y cuantitativas.
No se realizó una estimación de tamaño muestral, debido a que se incluyeron la totalidad de pacientes con invalidez laboral causada por complicación(es) crónicas de la DM2 durante el periodo de estudio referido. Se excluyeron aquellos dictámenes de invalidez que no contenían la información requerida para el estudio.
El presente estudio se realizó dentro de los lineamientos del manual de procedimientos para la evaluación, registro y seguimiento de proyectos de investigación en salud que se realizan en el Instituto Mexicano del Seguro Social. Previa autorización por el Comité de Investigación y ética. Se guardó completa confidencialidad de lo obtenido en el expediente y los resultados en el estudio. Por las características del estudio no requirió carta de consentimiento informado.
RESULTADOS
Durante el periodo establecido, se obtuvieron 85 dictámenes de invalidez con diagnóstico de complicación crónica de diabetes mellitus tipo 2 que representa al 3,02% del total de pacientes asegurados (trabajador) con diagnóstico de DM. La edad promedio fue de 51.42 (D.S. ±7.31) con un rango de 30 a 64 años y predominaron los hombres con el 80,0%. En relación a la ocupación de los pacientes, se observó un predominio de los no administrativos; sin embargo, es importante destacar que el chofer u operador representó el 34,1% del total de los dictámenes de invalidez.
El tiempo de diagnóstico o evolución de la DM2 fue en promedio de 12.9 años (D.S. ±7.3), con un rango mínimo de 1 año y rango máximo de 36 años, con predominio en el grupo de 11 a 20 años con el 49,4%. Para los años transcurridos desde el diagnóstico de DM2 y la aparición de la complicación crónica causante de invalidez se estimó una media de 10.46 años (D.S. ±6.99), con un rango mínimo de 1 año y rango máximo de 34 años con un predominio en el grupo de 11 a 20 años. Para el porcentaje de la capacidad perdida para el trabajo, observó una media de 59,0% (D.S.±8.0) con un rango de 30 a 75, donde el grupo con mayor frecuencia fue el de 51 a 60 con el 50,6%. En relación a los años perdidos por causa de la enfermedad se estimó una media de 13.5 (D.S. ±7.3) con mínimo de 1 y máximo de 35 años.
Cuadro 1. Características de los pacientes con dictamen de invalidez por complicación de la DM.
|
Característica |
n |
% |
|
Ocupación |
||
|
Chofer/Operador |
29 |
34.1 |
|
Administrativo |
12 |
14.1 |
|
No Administrativo |
44 |
51.8 |
|
Evolución de la DM 2 |
||
|
1 año |
5 |
5.9 |
|
2 a 5 años |
10 |
11.8 |
|
6 a 10 años |
18 |
21.2 |
|
11 a 20 años |
42 |
49.4 |
|
Mayor a 20 años |
10 |
11.8 |
|
Inicio de la complicación |
||
|
1 año |
11 |
12.9 |
|
2 a 5 años |
15 |
17.6 |
|
6 a 10 años |
17 |
20 |
|
11 a 20 años |
35 |
41.2 |
|
Mayor a 20 años |
7 |
8.2 |
|
Porcentaje de Pérdida de Capacidad para el Trabajo |
||
|
Menor o igual a 50% |
5 |
5.9 |
|
51 a 60% |
43 |
50.6 |
|
61 a 75% |
37 |
43.5 |
|
Años de Vida Perdidos |
||
|
≤5 años |
9 |
10.6 |
|
6 a 10 años |
25 |
29.4 |
|
11 a 20 años |
37 |
43.5 |
|
> 20 años |
14 |
16.5 |
Dentro de las complicaciones de la diabetes que causaron la invalidez, la retinopatía fue la más frecuente con el 41,2%, seguida de la nefropatía con el 18,8%.
Figura 1. Complicación de la enfermedad responsable de la invalidez
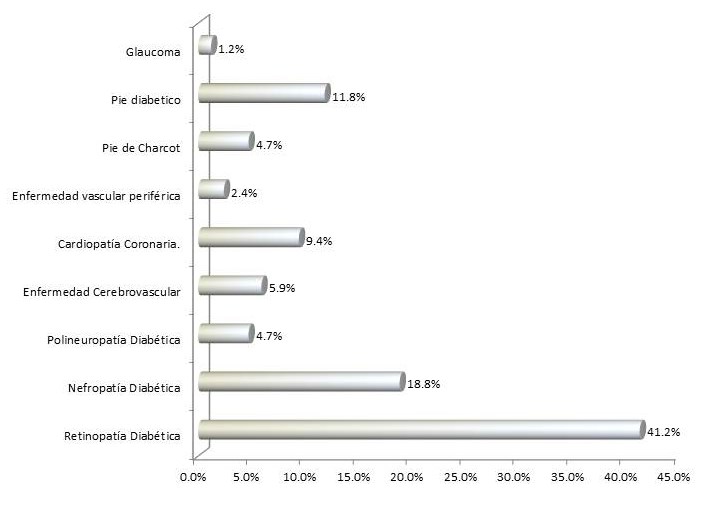
Al estratificar el tiempo de evolución de la DM en relación al diagnóstico nosológico (causal de la invalidez) se observa que en su mayoría se presentan después de los 11 años, sin embargo la cardiopatía coronaria presenta su mayor frecuencia entre los 2 y 5 años.
Cuadro 2. Años de evolución de la Diabetes Mellitus y diagnostico nosológico
|
|
|||||
|
|
1 n % |
2 a 5 n % |
6 a 10 n % |
11 a 20 n % |
> 20 n % |
|
Retinopatía Diabética |
2 |
2 |
8 |
19 |
4 |
|
5.7% |
5.7% |
22.9% |
54.3% |
11.4% |
|
|
Nefropatía Diabética |
0 |
3 |
0 |
11 |
2 |
|
0.0% |
18.8% |
0.0% |
68.8% |
12.5% |
|
|
Polineuropatía Diabética |
0 |
1 |
1 |
2 |
0 |
|
0.0% |
25.0% |
25.0% |
50.0% |
0.0% |
|
|
Enfermedad Cerebrovascular |
1 |
1 |
2 |
1 |
0 |
|
20.0% |
20.0% |
40.0% |
20.0% |
0.0% |
|
|
Cardiopatía Coronaria. |
0 |
3 |
2 |
2 |
1 |
|
0.0% |
37.5% |
25.0% |
25.0% |
12.5% |
|
|
Enfermedad vascular periférica |
0 |
0 |
0 |
2 |
0 |
|
0.0% |
0.0% |
0.0% |
100.0% |
0.0% |
|
|
Pie de Charcot |
1 |
0 |
0 |
2 |
1 |
|
25.0% |
0.0% |
0.0% |
50.0% |
25.0% |
|
|
Pie diabético |
1 |
0 |
4 |
3 |
2 |
|
10.0% |
0.0% |
40.0% |
30.0% |
20.0% |
|
|
Glaucoma |
0 |
0 |
1 |
0 |
0 |
|
0.0% |
0.0% |
100.0% |
0.0% |
0.0% |
|
En cuanto a los años transcurridos para la aparición de la complicación se observa que la mayoría de los diagnósticos se presentan después de los 11 años, a excepción de la enfermedad cerebrovascular y la cardiopatía coronaria, donde la mayor frecuencia se observó en el estrato de los 2 a 5 años.
Cuadro 3. Años transcurridos para la aparición de la complicación (diagnostico nosológico) posterior al diagnóstico de Diabetes Mellitus.
|
AÑOS TRANSCURRIDOS PARA LA APARICIÓN DE LA COMPLICACIÓN |
|||||
|
|
1 n % |
2 a 5 n % |
6 a 10 n % |
11 a 20 n % |
> 20 n % |
|
Retinopatía Diabética |
5 |
3 |
7 |
17 |
3 |
|
14.3% |
8.6% |
20.0% |
48.6% |
8.6% |
|
|
Nefropatía Diabética |
2 |
3 |
2 |
8 |
1 |
|
2.5% |
18.8% |
12.5% |
50.0% |
6.3% |
|
|
Polineuropatía Diabética |
1 |
1 |
1 |
1 |
0 |
|
5.0% |
25.0% |
25.0% |
25.0% |
0.0% |
|
|
Enfermedad Cerebrovascular |
1 |
2 |
1 |
1 |
0 |
|
1.0% |
40.0% |
20.0% |
20.0% |
0.0% |
|
|
Cardiopatía Coronaria. |
0 |
4 |
2 |
2 |
0 |
|
1.0% |
50.0% |
25.0% |
25.0% |
0.0% |
|
|
Enfermedad vascular periférica |
0 |
0 |
0 |
2 |
0 |
|
1.0% |
0.0% |
0.0% |
100.0% |
0.0% |
|
|
Pie de Charcot |
1 |
0 |
0 |
2 |
1 |
|
5.0% |
0.0% |
0.0% |
50.0% |
25.0% |
|
|
Pie diabético |
1 |
2 |
3 |
2 |
2 |
|
1.0% |
20.0% |
30.0% |
20.0% |
20.0% |
|
|
Glaucoma |
0 |
0 |
1 |
0 |
0 |
|
1.0% |
0.0% |
100.0% |
0.0% |
0.0% |
|
Para la capacidad perdida para el trabajo que se expresa en porcentaje, se observa que las frecuencias más altas se ubican del 51,0 al 60,0% de perdida, destacando que la totalidad de los pacientes con enfermedad cerebrovascular presentaron un porcentaje de pérdida de capacidad para el trabajo del 61,0 al 75,0%.
Cuadro 4. Porcentaje de la capacidad perdida para el trabajo en relación al diagnóstico nosológico
|
PORCENTAJE DE CAPACIDAD PERDIDA PARA EL TRABAJO |
|||
|
|
≤ 50% n % |
51 a 60% n % |
61 a 75% n % |
|
Retinopatía Diabética |
2 |
10 |
23 |
|
5.7% |
28.6% |
65.7% |
|
|
Nefropatía Diabética |
1 |
11 |
4 |
|
6.3% |
68.8% |
25.0% |
|
|
Polineuropatía Diabética |
0 |
4 |
0 |
|
0.0% |
100.0% |
0.0% |
|
|
Enfermedad Cerebrovascular |
0 |
0 |
5 |
|
0.0% |
0.0% |
100.0% |
|
|
Cardiopatía Coronaria. |
1 |
7 |
0 |
|
12.5% |
87.5% |
0.0% |
|
|
Enfermedad vascular periférica |
0 |
2 |
0 |
|
0.0% |
100.0% |
0.0% |
|
|
Pie de Charcot |
0 |
4 |
0 |
|
0.0% |
100.0% |
0.0% |
|
|
Pie diabético |
0 |
5 |
5 |
|
0.0% |
50.0% |
50.0% |
|
|
Glaucoma |
1 |
0 |
0 |
|
100.0% |
0.0% |
0.0% |
|
Respecto a los años perdidos productivos por la incapacidad para el trabajo, derivada del dictamen de invalidez, se encontró que las mayores frecuencias se entre los 11 a 20 años, pero para la enfermedad cerebrovascular estas frecuencia fue mayor en el grupo de 6 a 10 años.
Cuadro 5. Años de vida productivos perdidos por causa de la invalidez (diagnostico nosológico)
|
AÑOS PERDIDOS |
||||
|
|
≤ 5 n % |
6 a 10 n % |
11 a 20 n % |
> 20 n % |
|
Retinopatía Diabética |
2 |
13 |
15 |
5 |
|
5.7% |
37.1% |
42.9% |
14.3% |
|
|
Nefropatía Diabética |
3 |
3 |
6 |
4 |
|
18.8% |
18.8% |
37.5% |
25.0% |
|
|
Polineuropatía Diabética |
0 |
1 |
3 |
0 |
|
0.0% |
25.0% |
75.0% |
0.0% |
|
|
Enfermedad Cerebrovascular |
0 |
3 |
1 |
1 |
|
0.0% |
60.0% |
20.0% |
20.0% |
|
|
Cardiopatía Coronaria. |
2 |
2 |
3 |
1 |
|
25.0% |
25.0% |
37.5% |
12.5% |
|
|
Enfermedad vascular periférica |
1 |
0 |
1 |
0 |
|
50.0% |
0.0% |
50.0% |
0.0% |
|
|
Pie de Charcot |
0 |
1 |
3 |
0 |
|
0.0% |
25.0% |
75.0% |
0.0% |
|
|
Pie diabético |
1 |
1 |
5 |
3 |
|
10.0% |
10.0% |
50.0% |
30.0% |
|
|
Glaucoma |
0 |
1 |
0 |
0 |
|
0.0% |
100.0% |
0.0% |
0.0% |
|
DISCUSIÓN
Las complicaciones crónicas de la DM2 en la población mundial, tienen un impacto tanto económico como social, que afectan principalmente a las personas económicamente activas.
El género más afectado fue el masculino aunque esto se puede explicar por la mayor cantidad de hombres trabajadores tal y como se refiere en la ENSANUT 2012 (4), donde la mayor proporción de complicaciones se refieren para hombres con seguridad social.
De acuerdo al estudio referido por Barquera et al, la nefropatía es la que representa mayor carga de la enfermedad derivada de la DM; sin embargo, en el presente estudio el diagnostico nosológico con mayor frecuencia fue la retinopatía, al igual que lo refieren diferentes estudios, donde destacan a este diagnostico como el principal causal de invalidez. (11-14) donde la frecuencia fue similar a la observada en estos pacientes.
De igual manera, la edad promedio en que se emiten los dictámenes de invalidez para estos pacientes es similar a la referida por Reyes Chacón (14). Así mismo para este autor, la ocupación que representa una proporción alta para pérdida de capacidad para el trabajo son los operarios de maquinaria y/o choferes, lo cual concuerda con el presente estudio, donde esta categoría representó más de una tercera parte de los dictámenes por invalidez por complicación de la diabetes mellitus.
Aún falta por hacer en este tema y mostrar un panorama más amplio de lo que representa esta enfermedad y las consecuencias que de ella derivan, si bien la literatura en este sentido no es amplia en el tema, si es importante recalcar que la detección temprana de diabetes mellitus es importante, ya que el diagnóstico temprano y oportuno, así como el tratamiento y el apego del paciente, previenen y prolongan la aparición de complicaciones crónicas que causan invalidez laboral.
CONCLUSIONES
La relación entre la enfermedad y la carga económica a consecuencia de la misma es un indicador que actualmente representa un reto para el sector salud y laboral. Si bien, ya se conoce la causa, es importante hacer un abordaje oportuno y lograr un apego al tratamiento para prolongar la aparición de complicaciones crónicas que causan invalidez laboral por esta enfermedad.
REFERENCIAS
1. Organización Mundial de la Salud. Diabetes Mellitus. Notas Descriptivas.Octubre 2018. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/diabetes
2. Organización Mundial de la Salud. Informe Mundial sobre la Diabetes: resumen de orientacion. 2016. Disponible en: https://apps.who.int/iris/bitstream/handle/10665/204877/WHO_NMH_NVI_16.3_spa.pdf
3. Instituto Nacional de Salud Publica. Encuesta Nacional de Salud y Nutricion de Medio Camino 2016. Informe final de resultados 2016 Disponible en: https://www.insp.mx/avisos/4576-resultados-ensanut-mc-2016.html.
4. Gutiérrez JP R-DJ, Shamah-Levy T, Villalpando-Hernández S, Franco A, Cuevas-Nasu L,, Romero-Martínez et al. Encuesta Nacional de Salud y Nutrición 2012. Resultados Nacionales. Instituto Nacional de Salud Publica. 2012.
5. Instituto Nacional de Estadistica Geografia e Informatica. Defunciones por diabetes Mellitus 2010 – 2017. Disponible en: https://www.inegi.org.mx/app/tabulados/pxweb/inicio.html?rxid=75ada3fe-1e52-41b3-bf27-4cda26e957a7&db=Mortalidad&px=Mortalidad_04
6. Instituto Nacional de Estadistica Geografia e Informatica. Caracteristicas de las defunciones registradas en Mexico durante 2017. Comunicado de prensa num. 525/18. Disponible en: https://www.inegi.org.mx/contenidos/saladeprensa/boletines/2018/EstSociodemo/DEFUNCIONES2017.pdf
7. Lozano R, Gomez-Dantes H, Garrido-Latorre F, Jimenez-Corona A, Campuzano-Rincon JC, Franco-Marina F, et al. La carga de enfermedad, lesiones, factores de riesgo y desafios para el sistema de salud en Mexico. Salud Publica Mex. 2013;55(6):580-94.
8. Barraza-Llorens M G-BV, Picó J, et. al. . Carga Economica de la diabetes mellitus en México, 2013. Funsalud. 2015.
9. Barquera S, Campos-Nonato I, Aguilar-Salinas C, Lopez-Ridaura R, Arredondo A, Rivera-Dommarco J. Diabetes in Mexico: cost and management of diabetes and its complications and challenges for health policy. Global Health. 2013;9:3.
10. Lozano Rafael, Gomez-Dantes Hector, Garrido-Latorre Francisco et al. La carga de enfermedad, lesiones, factores de riesgo y desafíos para el sistema de salud en México. Salud Pública de México 2013;55(6):580-594.
11. Barraza-Lloréns M, Guajardo-Barrón V, Picó J, García R, Hernández C, Mora F. Carga Económica de la diabetes mellitus en México, 2013. México, DF: Funsalud. 2015.
12. Ramírez es. Años laborales perdidos por invalidez por invalidez secundaria a complicaciones de la diabetes mellitus y sus consecuencias económicas.
13. Herquelot E, Guéguen A, Bonenfant S, Dray-Spira R. Impact of diabetes on work cessation data from the GAZEL cohort study. Diabetes Care. 2011;34(6):1344-9.
14. Reyes Chacon MT, Lopez Arellanes LR, Flores Padilla L. Invalidez laboral por diabes mellitus tipo 2: Experiencia en 393 pacientes de Ciudad Juarez, México. Archivos en medicina Familiar 2010;12(4):110-115.
Atención preventiva integrada en alumnos de la universidad de Quintana Roo
+ Mostrar contenido
PREVENTIVE CARE INTEGRATED IN THE STUDENTS OF THE UNIVERSITY OF QUINTANA ROO
RESUMEN
Introducción. Las acciones preventivas integradas son el conjunto de actuaciones dirigidas a impedir la aparición o disminuir la probabilidad de padecer una enfermedad determinada.
Objetivo. Identificar las acciones preventivas integradas registradas en la Cartilla Nacional de Salud de alumnos de Medicina y Enfermería de la División de Ciencias de la Salud de la Universidad de Quintana Roo.
Materiales y método. Se realizó un estudio transversal con 220 alumnos de las carreras de medicina y enfermería de primero a cuarto semestre de la División de Ciencias de la Salud, cada uno presentó su Cartilla Nacional de Salud, con la cual se identificaron las Acciones Preventivas Integradas con las que contaban.
Resultados: Se consideró que menos del 15 % de los alumnos cuentan con dichas acciones y este estudio reflejó como resultado general una situación condicionante de alto riesgo, el sobrepeso u obesidad, factor predisponente a enfermedades cardiovasculares.
Conclusiones: Los estudiantes de medicina y enfermería pasan por múltiples etapas con fin de adaptarse a los elevados requerimientos que la carrera demanda, estas inciden positiva o negativamente sobre su salud general, las cuales podrían disminuir si contaran con información oportuna; de ahí la importancia de la prevención primaria en una universidad promotora de salud para evitar la aparición de una enfermedad o problema de salud mediante el control de los condicionantes de riesgo.
Palabras clave: Medicina Preventiva; Estudiantes de Medicina; Estudiantes de Enfermería; Factores de Riesgo.
ABSTRACT
Introduction. Integrated preventive care are the set of actions aimed at preventing the onset or decrease the likelihood of suffering a specific disease.
Objective. To have a diagnosis of integrated preventive actions of the Medicine and Nursing students of the División de ciencias de la salud of the University of Quintana Roo.
Material and methods. a study was carried out with an observational, transversal and descriptive design, with the participation of 220 students from the medical and nursing careers from 1st to 4th semester of the Division of Health Sciences, each of them presented their National Health Book, with which the Integrated Preventive Actions were identified with those that counted.
Results. It was considered that less than 15% of the students have such actions and this study reflected as a general result a high risk condition, overweight or obesity, a predisposing factor for cardiovascular diseases.
Conclusions. Students of medicine and nursing go through multiple stages in order to adapt to the high requirements that the career demands, these affect positively or negatively on their general health, which could decrease if they had timely information; hence the importance of primary prevention in a health promoting university to avoid the appearance of a disease or health problem by controlling the risk conditioners.Conclusions: Students of medicine and nursing go through multiple stages in order to adapt to the high requirements that the career demands, these affect positively or negatively on their general health, which could decrease if they had timely information; the importance of primary prevention in a health promoting university to avoid the appearance of a disease or health problem by controlling the risk conditioners.
Key words: Preventive Medicine; Students, Medical; Students, Nursing; Risk Factors.
INTRODUCCIÓN
La Cartilla Nacional de Salud, fue una propuesta cuyo propósito original fue apoyar al Sistema Nacional de Salud en el registro de las acciones de vacunación a menores de cinco años, pero en la actualidad se utiliza hasta la tercera edad de la vida, ya que es una herramienta que es utilizada para saber la medidas de prevención a la salud que se han ofertado al individuo (1) a través de las acciones preventivas integradas, las cuales son el conjunto de actuaciones dirigidas a impedir la aparición o disminuir la probabilidad de padecer una enfermedad determinada (2).
La Organización Mundial de la Salud propone un proyecto llamado Ciudades Saludables y de tal propuesta surge el proyecto de Universidades saludables, el cual reconoce al espacio universitario como un escenario privilegiado para fomentar cambios de estilo de vida en pro de la salud (3).
Existen muchas universidades que han tenido la experiencia de implementar el modelo de promoción a la salud, tales como la Universidad del Reino Unido, la cual ha revelado beneficios entre salud y educación de los alumnos; la Universidad Pública de Navarra, desde el año 2005 cuenta con un plan de universidades saludables,(3) la universidad Rey Juan Carlos en Madrid, España, lleva a cabo su programa de universidad saludable; Chile aporta que la Universidad Saludable no solamente incorpora el programa limitándose al alumnado, incluye también a los trabajadores.
La Red Iberoamericana de Universidades Promotoras de Salud (RIUPS), fue oficialmente constituida el 6 de octubre del 2007, en Ciudad Juárez, México. La Secretaría Técnica de la RIUPS para los países de América se encuentra ubicada en el Centro Colaborador de la Organización Mundial de la Salud (OMS/OPS) de la Universidad de Puerto Rico. En año 2017, la Universidad de Quintana Roo entró a formar parte de la Red Iberoamericana de Universidades Promotoras de la Salud, en reconocimiento al compromiso de fomentar una cultura organizacional orientada por los valores y los principios asociados al movimiento global de la Promoción de la Salud (PS) (4) .
Múltiples estudios en jóvenes universitarios realizados en universidades extranjeras, señalan poco saludables sus estilos de vida y no existen estudios extranjeros relacionados con las acciones preventivas (5).
Durante la carrera universitaria los alumnos se encuentran en una transición de etapa de vida entre la adolescencia y la edad adulta, en la cual empiezan adquirir, desarrollar y consolidar estilos de vida. (6). Las exigencia de ciertas licenciaturas, como es el caso de enfermería y medicina, condiciona cambios en la vida del universitario, tanto positiva como negativamente, donde se establecen los hábitos de alimentación, en los cuales destaca el poco tiempo para comer o el brincarse las comidas por la falta de tiempo, alta ingesta de comida rápida y una importante disminución de actividad física, aunado a esta condición, el incremento de consumo del alcohol y tabaco, lo cual llevan a estilos de vida poco saludables, agregándose factores de riesgo para enfermedades cardiovasculares (7).
Las instancias de educación superior concentran un gran número de adultos jóvenes y el medio de los universitarios se caracteriza por un estilo de vida más libre que puede llevar a prácticas sexuales de riesgo, como relaciones sexuales bajo efectos de drogas, alcohol y el no uso de preservativo (8). El tener una educación sexual adecuada, es una clave para una sexualidad sana, con la satisfacción en las relaciones íntimas (9). Debido a esto es necesario realizar un diagnóstico para verificar las acciones preventivas integradas de acuerdo a la cartilla nacional de salud, con las que cuentan los a los adultos jóvenes escolarizados con el fin de detectar los condicionantes de riesgo para una intervención temprana, adecuada y que sean capaces de practicar estilos de vida saludables como un hábito para detener todo aquello que propicie una mala salud (10).
En México hay escasas investigaciones sobre las acciones preventivas con las que cuentan los universitarios, en especial la ciudad de Chetumal, por lo que es necesario conocer dichas acciones de y analizar sus condicionantes de riesgo, para el desarrollo de estrategias para su atención y atención temprana para su salud. Por lo que el objetivo de este estudio fue identificar las acciones preventivas integradas registradas en la Cartilla Nacional de Salud en alumnos de Medicina y Enfermería de la División de Ciencias de la Salud de la Universidad de Quintana Roo.
MATERIALES Y MÉTODO
Se realizó un estudio transversal con 220 alumnos de la división de Ciencias de la Salud de la Universidad de Quintana Roo que cursaron de 1ro a 4to semestre, de las carreras de Medicina y Enfermería, en el periodo abril a septiembre del año 2018. Se excluyeron los alumnos de intercambio académico, de baja temporal y aquellos que no desearon participar en el proyecto de investigación y se eliminaron los alumnos que no contaban con la cartilla nacional de salud.
La recopilación de datos se realizó a través de la Cartilla Nacional de Salud de acuerdo a los grupos etarios, donde se obtuvo información de las variables del estudio, las cuales fueron analizadas de manera dicotómicas (si, no), considerando las siguientes categorías: promoción de la salud (en el periodo de 1 año haber recibido por lo menos 1 plática del total registradas), vacunación ( tener esquema completo de acuerdo a la edad), prevención y control de enfermedades (por lo menos una acción cada 6 meses o 1 vez al año), detección de enfermedades, salud sexual y reproductiva, prevención de accidentes y lesiones, prevención de adicciones, actividad Física de acuerdo a lo señalado en la cartilla. La variable de nutrición (relación de índice de masa corporal), se registró como: bajo peso, peso normal, sobrepeso y obesidad; a los estudiantes que no contaba con esta acción vigente, se les realizó la toma de peso, talla y circunferencia abdominal, para determinar su estado de salud nutricional.
Los datos fueron procesados en el programa computarizado Excel como base de datos y expresados en tablas, gráficas y porcentajes a través del programa IBM-SPSS Statistics Editor de Datos.
La información obtenida fue utilizada exclusivamente con fines científicos, se contó con la aprobación de los alumnos a través del consentimiento informado y se mantuvo el anonimato.
RESULTADOS
De acuerdo a los datos obtenidos de los 220 alumnos, los resultados reflejados son; el 83,18 % (183) de los alumnos de la carrera de medicina y el 16,82% (37) de los de enfermería, predominó el sexo femenino con 121 y masculino con 99. La edad que de manera global predominó fue el rango de 19 a 20 años, lo que involucró considerar para revisión las cartillas nacionales de salud de 2 grupos etarios: adolescentes 10 a 19 años y de hombres y mujeres de 20 a 59 años.
En cuanto a promoción a la salud, el 42,27% del total de alumnos tienen al menos una acción registrada en la Cartilla Nacional de Salud. En el apartado de nutrición, como dato relevante se encontró que el 50,0% de la población estudiada se encuentra por arriba de su peso normal y un porcentaje mínimo por debajo del mismo (Cuadro 1)
|
ESTADO NUTRICIONAL |
|||
|
EVALUACIÓN |
FRECUENCIA |
PORCENTAJE VALIDO |
PORCENTAJE ACUMULADO |
|
OBESIDAD |
42 |
19,1 |
19,1 |
|
SOBREPESO |
68 |
30,9 |
60,0 |
|
PESO NORMAL |
104 |
47,3 |
97,3 |
|
PESO BAJO |
6 |
2,7 |
100,0 |
|
TOTAL |
210 |
100,0 |
|
Cuadro 1. Acción preventiva integrada: nutrición. División de Ciencias de la Salud.
En la variable vacunación, se observó en todos los grupos etarios bajos porcentajes de esquemas de vacunación completos, encontrando que la vacuna Hepatitis B es la de mayor aplicación con un porcentaje de 40.91 siendo específica en la población de estudiantes entre los 10 y 19 años de edad. (Figura 1).
El análisis de la variable prevención y control de enfermedades en las acciones de salud bucal correspondiente al grupo de 20 a 59 años, refleja que el 30% de estudiantes dentro de este grupo de edad cuentan con acciones de detección de placa bacteriana y enseñanza de la técnica del cepillado dental, 20% sobre uso del hilo dental y revisión de tejidos bucales y del grupo de edad de 10-19 años el 57% cumple con la aplicación de flúor.
En la acción de detección de tuberculosis pulmonar, al 3.6 % de alumnos que presentaron tos crónica o flemas al acudir a los servicios de salud se les realizó la toma de baciloscopia. En lo referente a detección oportuna de diabetes mellitus (grupo de hombres y mujeres entre 20-59 años), de los estudiantes que se encontraron dentro de la recomendación de la acción por presentar sobrepeso u obesidad y algún familiar directo con diabetes, solo el 2.7% cuenta con registro de realización de glicemia capilar, y de los que presentan situaciones que recomiendan detección oportuna de hipertensión arterial, el 3.6% presentan registro de la toma de la TA.; no se encontró registro de medición de colesterol en sangre en ninguno de los alumnos con algún grado de obesidad, familiar directo con cardiopatía isquémica que se encuentran en el rango de los 20-59 años quienes deberían recibir esa acción preventiva.
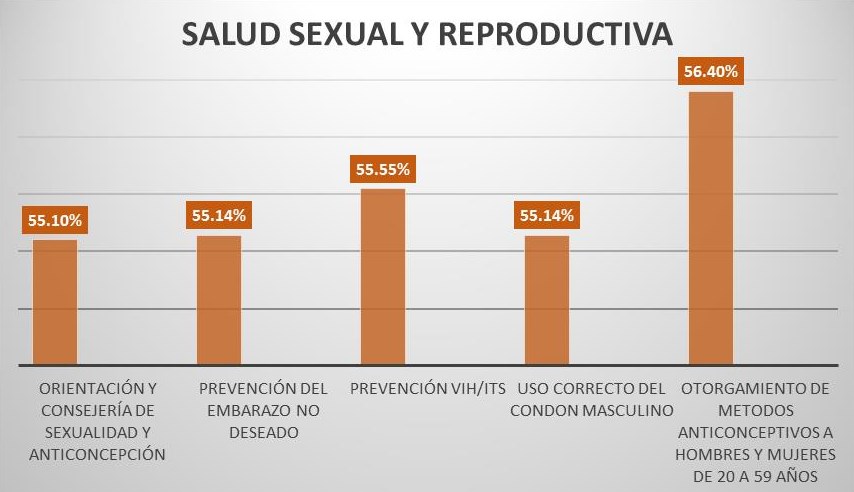
Los resultados reflejan que en Salud Sexual y Reproductiva más del 50% de los estudiantes han recibido orientación y consejería sobre los tópicos considerados en la cartilla nacional de salud. En promoción y otorgamiento de métodos anticonceptivos (hombres y mujeres de 20-59 años) el 56.4% del total de alumnos en los rangos de esta edad ha recibido o promocionado algún tipo de método anticonceptivo (Figura 2).
En el rubro de otras acciones preventivas se encontró que un 2.7% han recibido información, orientación y consejería sobre prevención de accidentes y lesiones; un 0.9% sobre prevención de adicciones (uso de sustancias como el alcohol, tabaco y otros tipos de droga) y no se encontró registro sobre acciones preventivas orientadas hacia el fortalecimiento de actividad física.
DISCUSIÓN
Las Cartillas Nacionales de Salud, son documentos fundamentales que involucran los tres niveles de salud de una manera estructurada en apartados que permiten conocer la situación de cierto individuo.
La primera acción que se identificó en la Cartilla Nacional de Salud hace referencia a una serie de pláticas de gran importancia para los alumnos ya que engloba todas las acciones preventivas integradas con las que deben contar, específicamente, platicas de “promoción de la salud” de las cuales, casi el 50,0% de la población cuenta con esta acción realizada.
De acuerdo a la investigación del estado nutricional; en México, la Encuesta Nacional de Salud y Nutrición (ENSANUT) 2012 reportó que uno de cada 3 adolescentes de 12 a 19 años tiene sobrepeso u obesidad (11); coincidiendo con estos datos nacionales nuestro estudio identificó que el 50,0% de la población estudiada se encuentra en sobrepeso o algún grado de obesidad. Cabe señalar que los hábitos que se adoptan durante la vida de universitario, han causado un incremento de la prevalencia de obesidad (12).
El país de México es uno de los más importantes en cuanto a vacunación global refiere, con un esquema altamente desarrollado; por lo cual lo ideal es el total cumplimiento por parte de los futuros profesionales de la salud; sin embargo, un escaso porcentaje de alumnos cuentan con un esquema de vacunación completo.
Analizando los resultados de la cuarta acción preventiva integrada llamada “Prevención y control de enfermedades”, se determinó que menos de la mitad de la población estudiada tiene realizada esta acción preventiva, la cual es de gran importancia ya que uno de los aspectos que más se descuidan es la salud bucal, concordamos con el estudio de Pacheco Rodríguez en 2014 que menciona; la persona actúa mucho más fácil ante la sensación de enfermedad que ante la sensación de bienestar y la necesidad de cuidar la salud (13).
En la detección de enfermedades, de los adolescentes de 10 a 19 años, un escaso o casi nulo porcentaje hacían referencia de haber cursado con tos crónica o flemas. En cuanto a enfermedades metabólicas, de acuerdo con los alumnos que presentaron condiciones de riesgo para este problema de salud, es casi nulo el porcentaje de los individuos a los que se les realiza la glucosa capilar y toma de tensión arterial por lo menos 1 vez al año conforme lo señala la Cartilla Nacional de Salud.
En el caso de los alumnos que además de presentar condicionantes de riesgo metabólico, presentan también de tipo cardiaco, a nadie se le ha realizado la toma de colesterol en sangre, Morales G y colaboradores, en 2013 mencionan que en la etapa universitaria se asumen la responsabilidad del autocuidado, existe una alta prevalencia de factores de riesgo de enfermedades crónicas no transmisibles en los universitarios (14).
Los resultados del estudio reflejan datos confortables, ya que más de la mitad de los alumnos presentan en su cartilla orientación y consejería relacionado a métodos anticonceptivos, prevención del embarazo no deseado, prevención de ITS y VIH, así como el otorgamiento de dichos métodos lo cual es importante durante estas etapas, debido a que se adquieren más libertad e inician con la búsqueda de pareja, amor y sexo (15).
En los últimos rubros de la cartilla nacional de salud, de acuerdo a los datos obtenidos, refleja que es casi nula la población a la que se le brinda información sobre accidentes y lesiones, esto deberían ser prioritario, debido que en México, una de cada 10 muertes se atribuye a accidentes, que se concentran de manera muy destacada en los individuos en edad productiva (16). Solo un 0.9% de los alumnos recibieron información sobre prevención de adicciones, siendo preocupante debido los universitarios consumen sustancias psicoactivas legales e ilegales con frecuencia (17) y la consejería de actividad física no fue realizada en ningún alumno (18).
CONCLUSIONES
Un escaso porcentaje de los alumnos contaban con las acciones preventivas integradas realizadas en su cartilla nacional de salud, de esos datos los condicionantes de riesgo como sobrepeso y obesidad, fueron los más frecuentes y podrían disminuir si contaran con información oportuna como pláticas o talleres por parte de los Servicios de Salud y actividades físicas acompañadas de consejería y seguimiento nutricional, acciones enérgicas para salud sexual y reproductiva, vacunas y promoción de la salud en general por parte de la universidad.
La prevalencia de sobrepeso entre los estudiantes es importante, considerando que se trata de futuros profesionales de la salud, resulta imperioso que las autoridades educativas, en vinculación con el sector salud, establezcan estrategias orientadas a la atención de este factor de riesgo, que se implementen acciones que involucren autocuidado por parte de los estudiantes en su alimentación, incremento de actividad física, control del estrés entre otros. Para esto es necesario un trabajo colaborativo, ya que entra en juego aspectos como la carga académica, condiciones socioeconómicas de estudiantes que determinan los hábitos de alimentación, la infraestructura para espacios de actividad física y principalmente el enfoque de prevención y autocuidado que debe ser el eje central de la formación de profesionales de la salud.
El reto es grande, pero se precisa iniciar, desde el ámbito de responsabilidad de cada uno, pero dar los primeros pasos que puede ir desde vigilar el cumplimiento del paquete de acciones preventivas por parte de los estudiantes como requisito indispensable para su incursión en ciclos clínicos, hasta la gestión a nivel gerencial para contar con mayores recursos que permitan el establecimiento de un programa bien estructurado de universidad saludable.
REFERENCIAS
1. Vázquez Santaella J. Los orígenes de la cartilla nacional de la vacunación. Acta Pediatr Mex. [En línea]; 2014 [Citado 6 de abril de 2018]; 35:257-258. Disponible en: http://www.scielo.org.mx/pdf/apm/v35n4/v35n4a1.pdf
2. Garrido Amable O, Vargas Yzquierdo J, Garrido Amable Gi, Amable Ambrós ZM. Rol de la universidad en la promoción y autocuidado de salud. Rev Ciencias Médicas [En línea]. 2015 Oct [citado 6 de mayo de 2018]]; 19(5): 926-937. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-31942015000500015
3. Meda RM, De santos F, Palomera A, Del Toro R. Educar para la salud en educación superior: Tendencias y desafíos. Rev Educ Cienc Salud. [En línea] 2012 [Citado 16 de abril de 2018]; 9(2): 86-94. Disponible en: http://www2.udec.cl/ofem/recs/anteriores/vol922012/esq92b.pdf
4. Universidad de Quintana Roo [Internet]. Sala de Prensa [actualizado 5 de octubre de 2017; citado 7 de abril de2018]. Disponible en: http://saladeprensa.uqroo.mx/noticias/3749-se-incorpora-uqroo-a-red-iberoamericana-de-universidades-promotoras-de-la-salud/
5. Arroitajauregi Gutiérrez A. Diagnóstico de salud y hábitos de vida de los estudiantes de la universidad del país Vasco [proyecto de investigación]. Leioa: Universidad del País Vasco; 2016. 24 p.
6. Bennasar Veny M. Estilos de vida y Salud en estudiantes universitarios: la universidad como entorno promotor de la salud. [Tesis doctoral]. Universitat de les Illes Balears.
7. Morales G, Del valle C, Soto A, Ivanovic D. Factores de riesgo cardiovascular en estudiantes universitarios. Rev Chil Nutr. [En línea]; 2013 [citado 28 de abril de 2018]; 40(4): 391-396. Disponible en: https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S0717-75182013000400010
8. Díaz Cárdenas S, Arrieta Vergara K, González Martínez F. PREVALENCIA DE ACTIVIDAD SEXUAL Y RESULTADOS NO DESEADOS EN SALUD SEXUAL Y REPRODUCTIVA EN ESTUDIANTES UNIVERSITARIOS EN CARTAGENA, COLOMBIA. Rev Colomb Obstet. [En linea]; 2014 [citado 7 de abril de 2018]; 65(1): 22-31. Disponible en: http://www.scielo.org.co/pdf/rcog/v65n1/v65n1a04.pdf
9. Flores Balseca CH, Flores Paredesᶦ LG, Paredes Vera VG. Enfoque de la sexualidad en estudiantes de la escuela de medicina de la Universidad de Guayaquil. Propuesta estratégica. Dom Cien. [En línea]; 2017 [Citado 27 de abril de 2018]; 3:18-31. Disponible en: https://dominiodelasciencias.com/ojs/index.php/es/article/view/367
10. NORMA OFICIAL MEXICANA NOM-009-SSA2-2013, PROMOCIÓN DE LA SALUD ESCOLAR (Diario Oficial de la Federación de fecha 9 de diciembre de 2013).
11. Alvear Galindo MG, Yamamoto Kimuraa LT, Morán Alvarez C, Rodríguez Pérez A, Varela Mejía HF, Solís Torres C. Cambio 2007-2010 de la prevalencia de factores de riesgo para enfermedades crónicas en estudiantes. Rev Fac Med [En línea]; 2014 [citado 28 de abril de 2018]; 57(4): 5-13. Disponible en: http://www.scielo.org.mx/pdf/facmed/v57n4/0026-1742-FACMED-57-04-00005.pdf
12. Iniciarte P, González R, Añez R, Torres W, Hernández JD. Factores de riesgo relacionados con la obesidad en los estudiantes universitarios de reciente ingreso de la escuela de medicina de la Universidad del Zulia. Revista Latinoamericana de Hipertensión. [En línea] 2013 [citado 22 de marzo de 2018] ; 8(2):29-37. Disponible en: https://www.redalyc.org/articulo.oa?id=170238828002
13. Pacheco Rodríguez MD, Michelena González M, Mora González RS, Miranda Gómez O. Calidad de vida relacionada con la salud en estudiantes universitarios. Rev Cub Med Mil [En línea] 2014 [citado 3 de abril de 2018]; 43(2):157-168. Disponible en: http://scielo.sld.cu/pdf/mil/v43n2/mil04214.pdf
14. Morales G, Del Valle C, Soto A, Ivanovic D. Factores de riesgo cardiovascular en estudiantes universitarios. Rev Chil Nutr. [En línea] 2013 [citado 28 de marzo de 2018]; 40(4):391-396. Disponible en: https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S0717-75182013000400010
15. Rodríguez López, T. Las relaciones de pareja en los estudiantes de Medicina. Rev Ciencias Médicas. [En línea] 2015 [citado 24 de marzo de 2018];19(6): 1006 - 1013. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-31942015000600006
16. Puentes E. Accidentes de tráfico: letales y en aumento. Rev. Salud pública. [En línea] 2005 Feb [citado 24 de marzo de 2018]; 47(1):3-4. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0036-36342005000100002
17. Castaño Castrillón JJ, García S, Luna J, Morán M, Ocampo D. Estudio de factores asociados y prevalencia de consumo de sustancias psicoactivas ilegales en estudiantes de una universidad colombiana. Rev Fac Med. [En línea] 2017 [citado 16 de marzo de 2018]; 65(1):23-30. Disponible en: http://www.scielo.org.co/scielo.php?pid=S0120-00112017000100023&script=sci_abstract&tlng=es
18. Montaigne MD. El papel del médico como promotor de la salud. En: Carrada Bravo, T (ed.) Libro segundo. Irapuato Guanajuato: IMSS ; 2012. p. 345-347.
19. Jaume Padrós I Selma, JPS La salud del estudiante de medicina. Fundación Galatea. [En línea] Disponible en: http://www.fgalatea.org/es/ [Acceso 21 Marzo 2018].
Casos clínicos
Osteogénesis imperfecta: manejo anestésico en paciente con fractura de fémur. Reporte de un caso
+ Mostrar contenido
OSTEOGENESIS IMPERFECTA: ANESTHETIC MANAGEMENT OF A PATIENT WITH A FEMORAL FRACTURE. CASE REPORT
RESUMEN
Introducción. La osteogénesis imperfecta es una enfermedad congénita rara del tejido conectivo, con mayor incidencia en mujeres. Puede ser causada por mutación en uno de los genes que codifican el colágeno, proteínas involucradas en la modificación postraduccional o el procesamiento del mismo, así como defectos de diferenciación y función de osteoblastos. Sus manifestaciones clínicas incluyen la susceptibilidad a las fracturas óseas y retraso del crecimiento, así como compromiso del tejido conectivo de otros órganos, con morbimortalidad variable.
Caso Clínico. Paciente masculino de 25 años con diagnóstico de osteogénesis imperfecta y antecedente de fracturas de repetición que ingresa para tratamiento de osteosíntesis por fractura de fémur izquierdo.
Conclusión. En la práctica de la anestesia, el anestesiólogo se encuentra con pacientes con enfermedades congénitas raras que representan un desafío debido a complicaciones asociadas con la enfermedad.
Palabras Clave: Osteogénesis Imperfecta; Enfermedad de Huesos Frágiles; Colágeno tipo I; Anestesia.
ABSTRACT
Introduction. Osteogenesis imperfecta is a rare congenital disease of connective tissue, with a higher incidence in women. It can be caused by mutation in one of the genes that encode collagen, proteins involved in post-translational modification or collagen processing, as well as osteoblast differentiation and function defects. Its clinical manifestations include susceptibility to bone fractures and growth retardation, as well as the compromise of the connective tissue of other organs, with variable morbidity and mortality.
Clinical case. 25-year-old male patient with a diagnosis of osteogenesis imperfecta and a history of recurrent fractures admitted to the treatment of osteosynthesis due to a left femur fracture.
Conclusion. In the practice of anesthesia, the anesthesiologist encounters patients with rare congenital diseases that represent a challenge due to complications associated with the disease.
Keywords: Osteogenesis Imperfecta; Fragile Bone Disease; Type I collagen; Anesthesia.
INTRODUCCIÓN
La Osteogénesis imperfecta (OI) es una displasia esquelética hereditaria, que comparte una etiología relacionada con el colágeno tipo I, presenta una incidencia de 1/10000-25000 nacimientos en el mundo (1,2). Las características clínicas más comunes incluyen fragilidad y deformidad ósea, así como deficiencia en el crecimiento. Los síntomas variables adicionales asociados incluyen esclerótica azul, pérdida auditiva, dentinogénesis imperfecta, hipercalciuria, deficiencia en las capacidades pulmonares, disfunción valvular cardíaca, siendo la insuficiencia aórtica la más frecuente, seguido del prolapso de la válvula mitral y disección de aorta (1,2,7).
La clasificación de Sillence original (tipos I-IV), que precedió a la identificación de las causas moleculares de la OI, se basa en criterios genéticos, mutaciones autosómicas dominantes en COL1A1 o COL1A2, que alteran directamente la cantidad o la estructura primaria del colágeno tipo I, dando las características radiológicas y clínicas (1-5). La comprensión de la OI como un trastorno relacionado con el colágeno ha permitido una descripción más específica de la OI en 18 subtipos funcionalmente relacionados según las características clínicas, la histología ósea, los patrones de herencia y las causas genéticas. La OI ahora se clasifica según las distinciones histológicas y las características fenotípicas (tipos V y VI), los patrones de herencia autosómica recesiva de mutaciones en genes que codifican proteínas involucradas en la modificación postraduccional (tipo VII-IX) o el procesamiento y la reticulación (tipos X-XII) de colágeno y defectos de diferenciación y función de osteoblastos (tipos XIII-XVIII) (1, 2, 6, 7).
La gravedad fenotípica es extremadamente variable, oscila desde la letalidad en el período perinatal hasta los casos más leves que se presentan como una condición osteoporótica (1,8-10).
Los pacientes afectados tienen múltiples fracturas desde la infancia, tanto traumatismo espontáneo como fracturas relacionadas con un mínimo esfuerzo físico (2-4). El 65% de las fracturas en estos pacientes se encuentran en miembros inferiores (2,5,6).
El diagnóstico de esta enfermedad es básicamente clínico, en función a los hallazgos, perinatales y postnatales del individuo. Radiográficamente se determinará la disminución en la densidad y matriz mineral de los huesos, múltiples fracturas, presencia de matrices exuberantes y alteraciones metafisiarias. La biopsia de tejido epitelial y ósea, acompañado de cultivos de fibroblastos ayudará al diagnóstico (6).
La prevención de las fracturas es el manejo más apropiado, apoyado con terapia física y soportes óseos. El manejo quirúrgico solamente está indicado en la reparación de las lesiones o la corrección de las mismas, apoyado con el uso de medicamentos que fortalezcan la matriz ósea, como la hormona de crecimiento o bifosfonatos (6). Las fracturas desplazadas deben ser cuidadosamente alineadas y enyesadas, diversos estudios indican que el índice de migración de clavos y re fractura es alto (2,5,6).
En caso de intervención quirúrgica de un paciente con OI, la preparación adecuada y la evaluación preoperatoria son importantes, como es la elección de la técnica anestésica, la correcta identificación de factores de riesgo y la optimización de la salud antes de la cirugía (7).
CASO CLÍNICO
Paciente masculino de 25 años de edad, peso 60 kg, estatura 1.55 m, peso ideal 52.9-26 kg, peso corregido 54.7 kg. Sin antecedentes heredofamiliares de relevancia. Diagnóstico de osteogénesis imperfecta realizado a los 10 meses de edad por historial de fracturas de repetición y estudios radiográficos. Refiere diecisiete fracturas previas, de las cuales dos necesitaron de abordaje quirúrgico a los 7 y 11 años de edad respectivamente, ambos eventos bajo anestesia general, sin complicaciones aparentes.
Presenta caída de su propia altura, datos clínicos y radiográficos indicativos de fractura de fémur izquierdo, programado para osteosíntesis de forma electiva. En la valoración anestésica no refiere otro antecedente patológico de importancia.
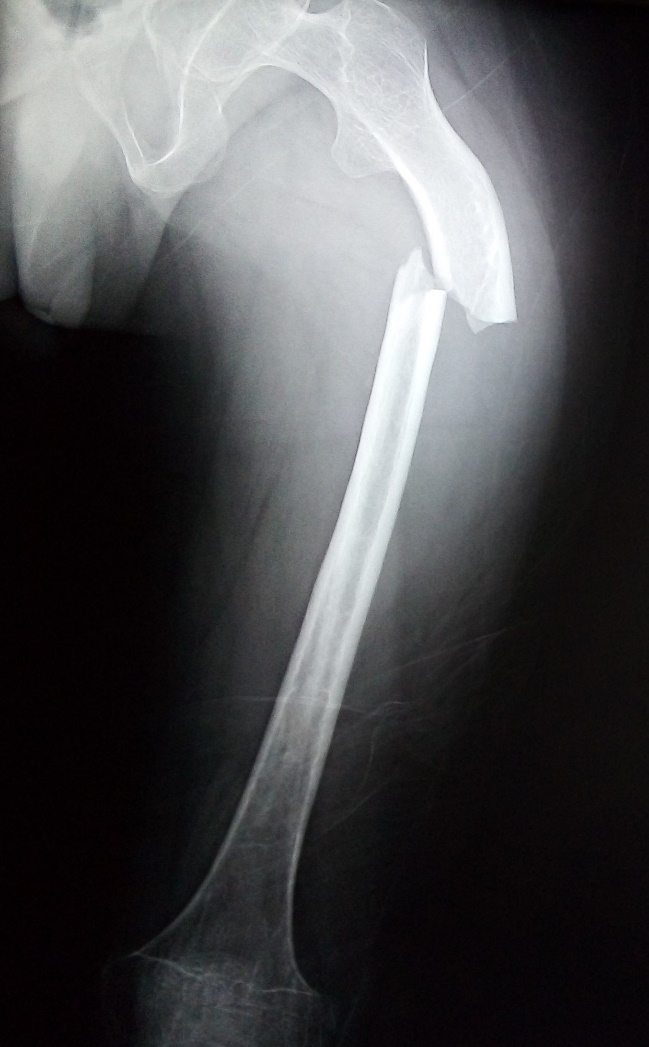
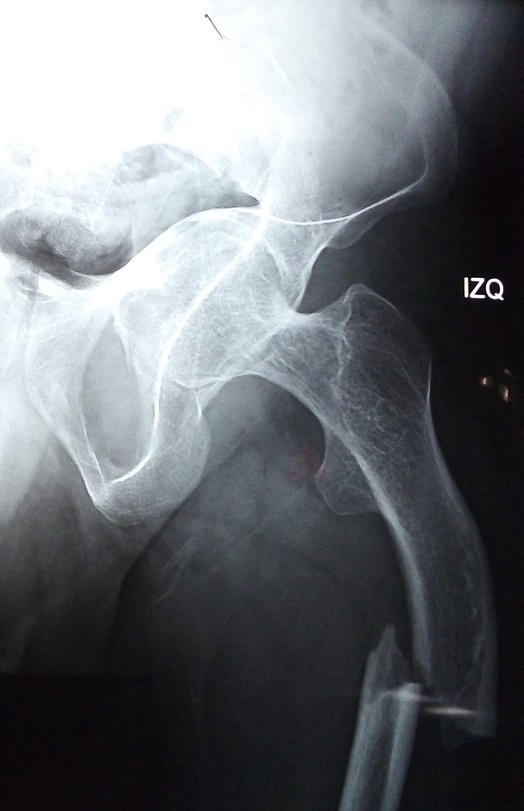
Figura 1. Radiografía AP de miembro pélvico izquierdo, se muestra fractura y alteración en la densidad del hueso.
Examen físico: signos vitales dentro de parámetros normales. Cara en forma triangular, escleras blancas, limitación a la flexo extensión de cuello, escoliosis dorso lumbar, tórax en tonel, amplexión y amplexación disminuidas, ruidos cardiacos rítmicos, de buena intensidad y frecuencia, abdomen blando, depresible, no doloroso, curvatura anormal en extremidades superiores, cicatrices y deformación en ambas extremidades inferiores, Daniels 1/5 en miembros pélvico izquierdo, Daniels 3/5 en miembro pélvico derecho, llenado capilar menor a dos segundos, sin edema.
En la valoración de vía aérea presenta apertura bucal grado II (2.7cm), Mallampati grado 2, Patil Andreti grado II (6cm), Bell House Dore grado I, distancia esternomentoniana clase III (12cm), protrusión mandibular grado I, dentinogénesis imperfecta, con puente fijo en arcada dentaria superior. Índice de predicción de intubación Díficil (IPID) de 10 puntos (discreta dificultad, no requiere de maniobras adicionales). Exámenes de laboratorio prequirúrgicos (QS4, ES6, tiempos de coagulación) dentro de parámetros normales. En la biometría hemática (BH) se observa discreta trombocitopenia (124,000/uL). Electrocardiograma (ECG) rítmico, frecuencia cardiaca de 60 lpm, eje a la izquierda, sin datos de isquemia o necrosis.
ASA II, riesgo tromboembólico calculado con escala de Caprini modificada alto (5 puntos), riesgo hemorrágico alto. RAQ E2B.
Figura 2. Radiografía AP de miembro pélvico, se muestra fractura y alteraciones en la densidad del hueso.
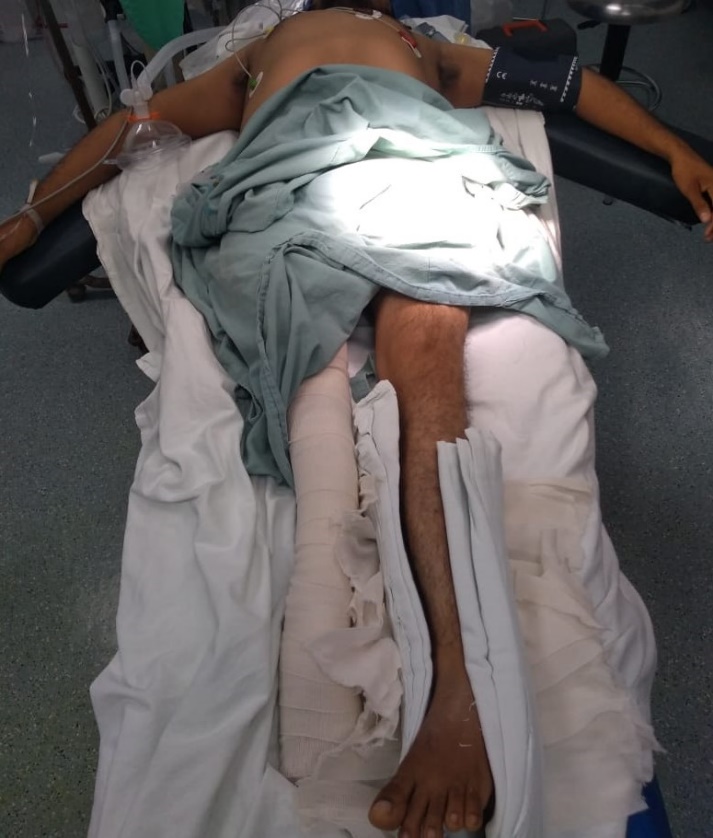
Se solicita un paquete globular y un plasma fresco congelado a disposición durante el trans anestésico.
A su llegada a quirófano se realiza monitorización básica no invasiva (tensión arterial, frecuencia cardiaca, saturación de oxígeno, electrocardiograma), con signos vitales normales, canalización vía venosa periférica #18 en miembro superior izquierdo.
Se cuenta con dispositivos supraglóticos de rescate en caso necesario.
Preoxigenación con mascarilla Facial con Fi02 100% por 3 minutos. Inducción anestésica con midazolam 0.03mg/Kg, fentanilo 5mcg/Kg, Propofol 2mg/Kg. Bloqueador neuromuscular cisatracurio 0.1mg/Kg. Intubación orotraqueal con laringoscopia directa al primer intento, Hoja MAC #3, Cormack Lehane 1, se coloca tubo Murphy #7.5fr, neumotaponamiento 6cc, comprobada ventilación simétrica bilateral, columna de aire y capnograma se fija a 22cm de la arcada dentaria.
Ventilación mecánica controlada por volumen, con los siguientes parámetros ventilatorios: volumen tidal 6ml/Kg peso, frecuencia respiratoria de 11 rpm, PEEP 7 cmH2O, I:E 1:2.
Mantenimiento anestésico balanceado, administrando CAM Sevoflurane 0.7. Hidratación con solución Hartman a temperatura ambiente, 850cc, balance de líquidos neutro. Hemodinámicamente estable.
Figura 3. Anatomía de paciente con OI.
Medicación administrada durante el trans quirúrgico: analgesia basada en Ketorolaco 1mg/Kg, prevención de nausea y vómito posoperatorio con ondasetron 0.15mg/Kg.
Duración de procedimiento quirúrgico 100 min, sangrado 300mL, uresis no cuantificada. Una vez terminada la cirugía se descontinúa el anestésico inhalatorio, recuperada la mecánica ventilatoria y reflejos protectores de vía aérea íntegros, se procede a extubar, sin complicaciones
El paciente es transportado a la unidad de cuidados posanestésicos, donde es entregado al personal de dicha dependencia hemodinámicamente estable, con ventilación espontánea, Aldrete 9, Ramsay 2, EVA 0. Se reporta estable.
Durante todo el periodo perioperatorio, el paciente es manejado con precaución para evitar lesiones osteotendinosas y musculares. Fue dado de alta hospitalaria en su segundo día posoperatorio.
DISCUSIÓN
En los reportes bibliográficos se observa una mayor prevalencia de OI en el género masculino en pacientes intervenidos, con una edad que oscila entre 1 a 25 años, sin enfermedades asociadas en la mayoría, lo cual concuerda con la presentación de nuestro paciente (5,7,11).
La preparación adecuada y la evaluación preoperatoria son importantes, como es la elección de la técnica anestésica. La correcta identificación de factores de riesgo y la optimización de la salud antes de la cirugía, debe conducir a un curso de anestesia sin incidentes (7).
La implicación anestésica de la OI incluye intubación difícil relacionado a movilidad anormal de la columna cervical, dientes frágiles, luxación odontoaxial y resigo de fracturas mandibulares (5,7,11,12,18). Se ha reportado el uso exitoso de mascarilla laríngea, fibroscopio, fastrack y airtrack (9,18). Estos pacientes también presentan disfunción plaquetaria con un mayor riesgo de sangrado, anomalías cardiovasculares (6,7), tendencia a desarrollar hipertermia maligna y no maligna (8,9,15) y problemas con el posicionamiento del paciente debido a huesos frágiles (7, 9, 14,15, 16, 18), por lo que es importante disponer de hemoderivados, equipo para rescate la vía aérea, carro rojo y medidas para posicionamiento en caso necesario .
En paciente con diagnóstico de OI al administrar anestesia regional, se debe evaluar el perfil de coagulación debido al aumento asociado en el tiempo de sangrado a pesar del recuento normal de plaquetas, se encuentran casos de éxitos en la literatura a pesar del difícil abordaje por malformación en la columna (10-13).
Al menos el 50% de estos pacientes tienen niveles elevados de tiroxina sérica. La anestesia regional facilita la detección temprana de la tormenta tiroidea (18).
Respecto a la anestesia general, Karabiyik et al han recomendado TIVA, mientras que Malde et al han usado con éxito anestesia general balanceada (14- 16).
En nuestro caso se optó por anestesia general balanceada dadas las malformaciones en la columna que complicaban el abordaje regional así como la presencia de un IPID favorable.
Figura 4. Tórax en tonel en paciente con osteogénesis imperfecta.
La cifoescoliosis asociada con alteraciones en la forma del tórax pueden disminuir la capacidad vital, con la hipoxemia arterial resultante debido a la falta de coincidencia de perfusión-ventilación, por lo tanto es importante preoxigenar adecuadamente al paciente y ajustar los parámetros ventilatorios de acuerdo a sus características , en la literatura se sugiere usos de PEEP en parámetros de 7-10cmH2O, como se utilizó con este paciente, con buena parámetros de CO2 espirado(10-13)
Se ha observado en estos pacientes tendencia a desarrollar hipertermia maligna y no maligna (8,9,15) .
La anestesia con sevoflurane es razonable con pacientes pediátricos con vía aérea difícil anticipada o acceso vascular difícil así como para mantenimiento de la anestesia en pacientes adultos (19, 20).
Durante la cirugía todos los puntos de presión deben estar bien acolchados y la colocación del paciente junto con el transporte debe ser delicada para evitar la aparición de nuevas fracturas (7, 9, 14-18), por lo que es importante una manipulación cuidadosa durante todo el trans anestésico para evitar fracturas agregadas.
Para el monitoreo de la presión arterial, los manguitos de presión sanguínea automatizados pueden ser peligrosos ya que el inflado excesivo puede provocar fracturas (14, 18), en nuestro paciente se modificaron los patrones de límite de insuflado para evitar lesiones agregadas.
CONCLUSIONES
Con el advenimiento de nuevas tecnologías en cuanto al diagnóstico y tratamiento en pacientes con osteogénesis imperfecta, cada vez se presenta un mayor número de reportes de pacientes con OI que se someten a cirugías de carácter electivo, por lo que resulta relevante plantearnos estrategias para el mejoramiento anestésico en estos pacientes.
La literatura presenta informes de casos exitosos de conductancia de cirugía bajo anestesia general en estos pacientes, con menores complicaciones respecto a técnicas regionales; sin embargo, es importante recordar que el manejo anestésico de la osteogénesis imperfecta impone un reto en el mantenimiento de la homeostasis por sus alteraciones asociadas: hematológicas, cardiacas, pulmonares, farmacocinéticas, vulnerabilidad durante el perioperatorio, manifestaciones esqueléticas adicionales e implicaciones en el manejo de la vía aérea. Por ello, es importante evaluar de forma integral al paciente, tomando en cuenta las condiciones basales para así elegir la técnica anestésica más adecuada.
REFERENCIAS
1. Marini JC, Cabral WA. Osteogenesis imperfecta. En: Thakker R, editor. Genetics of Bone Biology and Skeletal Disease. 2da Edición. London: Academic Press, Elservier (Internet). 2018 [citado 2019 Sep 21]; 397-420. Disponible en https://www.elsevier.com/books/genetics-of-bone-biology-and-skeletal-disease/thakker/978-0-12-804182-6
2. Moreta Colcha HE, Revelo Hidalgo EY, Borja Tapia PE, Vela Chasiluisa MA. Osteogénesis imperfecta. RECIMUNDO [En línea]; 2019 [citado 21 de septiembre de 2019];3(2):915-933. Disponible en: http://recimundo.com/index.php/es/article/view/483/558?fbclid=IwAR1cgvmlhQK5AU-k3Ld_Rf1YJkpCPI2t6PkHsmE2oTC8nDSapaEq7nPWTMI.
3. Barnes A, Chang W, Morello R, Cabral W, Weis M. Deficiency of cartilage-associated protein in recessive lethal osteogenesis imperfecta. N Engl J Med [En línea]. 2006 [citado 21 de septiembre de 2019]; 355(6): 2757-2764. Disponible en: https://www.nejm.org/doi/10.1056/NEJMoa063804?url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org&rfr_dat=cr_pub%3Dwww.ncbi.nlm.nih.gov.
4. Cabral W, Chang W, Barnes A, Weis M. Prolyl 3-hydroxylase 1 deficiency causes a recessive metabolic bone disorder resembling lethal/ severe osteogenesis imperfecta. Nat Genet [En línea]. 2007 [citado 21 de septiembre de 2019]; 39(3): 359-365. Disponible en: https://www.nature.com/articles/ng1968.
5. Escribano Rey RJ, Duart Clemente J, Martínez de la Llana O. Osteogénesis imperfecta: tratamiento y resultado de una serie de casos. Rev Española de Cirugía Ortopédica y Traumatología 2014; 58 (2): 114-119.
6. Quelca-Choque HG, Bustamante-Cabrera G. Osteogénesis Imperfecta. Rev Act Clin Med [En línea]. 2014 [citado 21 de septiembre de 2019]; 45: 2394-2399. Disponible en: http://www.revistasbolivianas.org.bo/pdf/raci/v45/v45a08.pdf?fbclid=IwAR2es_zH5t9IAMp3pHJcNXkWMGXsYxrVECb5T6gfmB0OlaKiOtqCwb1cpXQ.
7. Barnuevo Cruz G, Cepeda Mora A. Caso de fractura de cúbito en niño con osteogénesis imperfecta, implicaciones anestésicas. Revista Médica-Científica CAMbios. 2019; 14(25): 66-68.
8. Stynowick G, Tobias JD. Perioperative Care of patient with osteogenesis imperfecta. Orthopedics [En línea]. 2007 [citado 21 de septiembre de 2019]; 30: 1044-1049. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/18198777.
9. Oakley T, Reece LP. Anesthetic implicactions for the patient with osteogenesis imperfecta. AANAJ 2010; 78: 47-53.
10. Errer Catasús T, León García A, Tey Pons M, Arenas Díaz AL, Marqués López F. Artroplastía total de cadera en osteogénesis imperfecta. A propósito de un caso. Acta ortop. mex [En línea]. 2017 [citado 21 de septiembre de 2019]; 31( 4 ): 202-205. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S2306-41022017000400202.
11. Van Dijk FS, Sillence DO. Osteogenesis imperfecta: clinical diagnosis, nomenclature and severity assessment. Am J Med Genet A [En línea]. 2014 [Citado 21 de septiembre de 2019]; 164 (6): 1470-1481. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/24715559
12. Marini JC, Blisset AR. Nuevos genes en el desarrollo óseo: novedades en osteogénesis imperfecta. J Clin Endocrinol Metab 2013; 98: 3095 – 3103.
13. Radunovic Z , Wekre LL , Diep LM , Steine K . Anomalías cardiovasculares en adultos con osteogénesis imperfecta. Am Heart J 2011; 161 : 523 - 529 .
14. Warman ML , Cormier ‐ Daire V , Hall C , Cracovia D, Lachman R . Nosología y clasificación de los trastornos genéticos esqueléticos: revisión de 2010. Am J Med Genet Parte A 2011;155: 943 - 968.
15. Engel Espinosa W, Arrázola Cabrera B, Peralta Rodríguez P, García Molina C, Ortigosa Solórzano E. Experiencia en el tratamiento anestésico de los pacientes afectos de osteogénesis imperfecta. Rev Española de Anestesiología y Reanimación [En línea]. 2011 [Citado 21 de septiembre de 2019]. 58 (3): 151-155. Disponible en: https://www.elsevier.es/es-revista-revista-espanola-anestesiologia-reanimacion-344-articulo-experiencia-el-tratamiento-anestesico-los-S0034935611700226.
16. Munish G, Manish J, Amit G. Anaesthetic Management of A case of Osteogenesis imperfecta with urinary bladder Stone: A Case Report. Indian J Anaesth [En línea]. 2009 [Citado 21 de septiembre de 2019]; 53 (1): 68-70. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2900037/?report=classic&fbclid=IwAR0n3nIvyHQDr8Lu1K1cEsziS9PZAPFTfM4lZNRHWv7DV2k1-DQywcYBU08.
17. Karabiyik L, Parpucu M, Kurtipek O. Total Intravenous anaesthesia and the use of an intubating laryngeal mask in a patient with osteogenesis imperfecta. Acta Anestesiología Scand [En línea]. 2002 [Citado 21 de septiembre de 2019]. 46 : 618-19. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/12027862.
18. Gupta D, Purohit A. Anesthetic management in a patient with osteogenesis imperfecta for rush nail removal in femur. Anesth Essays Res [En línea]. 2016 [Citado 21 de septiembre de 2019].10:677-9. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5062238/.
19. Arzu K, Nilgün K, Ali S. Anesthesia Management in Rare case: osteogenesis imperfecta. British Journal of Pharmaceutical Research [En línea]. 2017 [Citado 21 de septiembre de 2019]. 15(5): 1-5. Disponible en: https://www.researchgate.net/publication/329075736_Anesthesia_Management_in_Rare_Case_Osteogenesis_Imperfecta.
20.Erdogan MA, Sanli M, Ersoy MO. Manejo de la anestesia en un niño con osteogénesis imperfecta y epidural hemorragia. Rev Bras Anestesiol [En línea]. 2013 [Citado 21 de septiembre de 2019]. 63 (4): 366-368. Disponible en: https://www.sciencedirect.com/science/article/pii/S2255496313000135
Lepra paucibacilar en un niño. Caso clínico
+ Mostrar contenido
PAUCIBACILLARY LEPROSY IN A CHILD. CLINICAL CASE
RESUMEN
Introducción. La lepra es una enfermedad crónica transmisible producida por Mycobacterium Leprae, que adopta dos formas dependiendo el grado de inmunidad del paciente. La lepra tuberculoide se presenta en pacientes con alta resistencia y en ella se observa un engrosamiento de nervios cutáneos, anestesia y lesiones cutáneas en platillo. La lepra lepromatosa se observa en pacientes de menos resistencia y afecta gran número de sistemas corporales con placas amplias, nódulos en la piel iritis, queratitis, destrucción del hueso y cartílago nasales, atrofia testicular, edema periférico y afectación del sistema reticuloendotelial.
Caso clínico. Masculino de 13 años de edad originario de la ciudad de México y radicado en Playa del Carmen, Quintana Roo, que inició su padecimiento hace tres años al sufrir raspadura en pierna derecha jugando futbol, que al sanar se convirtió en zona pruriginosa y posteriormente en mancha hipopigmentada. Hace un año la misma área se convirtió en zona con anestesia cutánea, la prueba de sudoración reportó anhidrosis, se realizó una baciloscopia que confirmó el diagnóstico por biopsia que reportó dermatitis perianexial y perivascular con linfocitos e histiocitos compatibles con lepra indeterminada. Actualmente recibe tratamiento médico con Rifampicina y Dapsona, por lo que empieza a tener remisión de la lesión paulatinamente.
Discusión. Clínicamente la lepra se manifiesta como lesiones localizadas, múltiples o diseminadas y la histopatología de las lesiones de la piel varía desde granulomas hasta infiltraciones difusas de la piel dependiendo del estado inmunológico de los pacientes aunque en algunos casos el análisis histopatológico puede no correlacionarse con el diagnóstico clínico.
Palabras clave: Lepra; Niño; Diagnóstico; Terapéutica
ABSTRACT
Introduction. Leprosy is a chronic communicable disease caused by Mycobacterium Leprae that takes two forms depending on the degree of immunity of the patient. Tuberculoid leprosy occurs in patients with high resistance and it shows thickening of cutaneous nerves, anesthesia and cutaneous lesions in the saucer. Lepromatous leprosy is observed in patients with less resistance and affects a large number of body systems with broad plaques, nodules in the skin, iritis, keratitis, destruction of the nasal bone and cartilage, testicular atrophy, peripheral edema and involvement of the reticuloendothelial system.
Clinical case. A 13-year-old male from Mexico City and based in this city that began his condition three years ago when he suffered a scratch on his right leg while playing soccer, which when healing became an itchy area and subsequently a hypopigmented spot. A year ago, the same area became an area with cutaneous anesthesia, the sweat test reported anhidrosis, and a smear test was performed that confirmed the biopsy diagnosis that reported perianexial and perivascular dermatitis with lymphocytes and histiocytes compatible with undetermined leprosy. He is currently receiving medical treatment with Rifampicin and Dapsone so he begins to have remission of the lesion gradually.
Conclusions. Clinically, leprosy manifests as localized, multiple or disseminated lesions and the histopathology of the skin lesions varies from granulomas to diffuse infiltrations of the skin depending on the immunological status of the patients although in some cases the histopathological analysis may not correlate with the clinical diagnosis.
Keywords: Leprosy; Child; Diagnosis; Therapeutics
INTRODUCCIÓN
La lepra (leprosy) es una enfermedad crónica transmisible producida por Mycobacterium Leprae, que adopta dos formas dependiendo el grado de inmunidad del paciente. La lepra tuberculoide (lepromatous leprosy), se presenta en pacientes con alta resistencia y en ella se observa un engrosamiento de nervios cutáneos, anestesia y lesiones cutáneas en platillo.
La lepra lepromatosa (tuberculoid leprosy), se observa en pacientes de menos resistencia y afecta gran número de sistemas corporales con placas amplias, nódulos en la piel iritis, queratitis, destrucción del hueso y cartílago nasales, atrofia testicular, edema periférico y afectación del sistema reticuloendotelial. Puede producirse ceguera, es raro que el paciente muera, salvo a que también existan amiloidosis o tuberculosis.
En contra de lo que se suele creer, la lepra no es muy contagiosa y se requiere un contacto íntimo y prolongado para que se extienda de una persona a otra. Los niños son más susceptibles a la infección que los adultos (1).
CASO CLÍNICO
Masculino de 13 años de edad originario de la ciudad de México y radicado en Playa del Carmen, Quintana Roo, que inició su padecimiento hace 3 años al sufrir una raspadura en la pierna derecha al jugar futbol, la que al sanar se convirtió en una zona pruriginosa y posteriormente en una mancha hipopigmentada. Hace un año la misma área se convirtió en zona con anestesia cutánea, se realizó prueba de sudoración la que reportó anhidrosis, se realizó una baciloscopia que confirmó el diagnóstico por biopsia que reportó dermatitis perianexial y perivascular con linfocitos e histiocitos compatibles con lepra indeterminada. Actualmente recibe tratamiento médico con Rifampicina y Dapsona por lo que empieza a tener remisión de la lesión paulatinamente.
Figuras 1 y 2. Fotos mayo de 2019. En este mes, el paciente se encuentra con pérdida de sensibilidad así como de vello en la zona, se encuentra en su segunda valoración y administración de tratamiento supervisado.
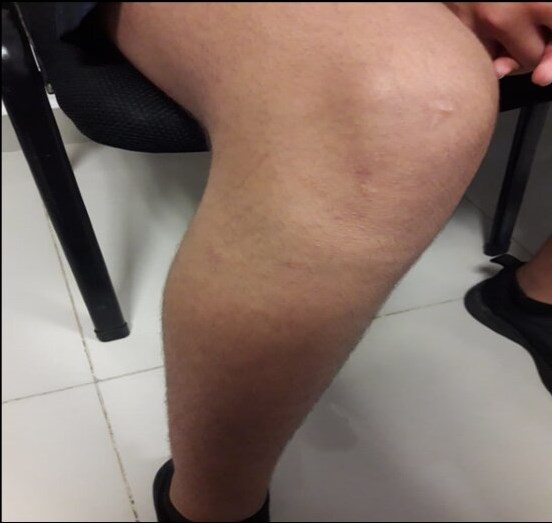
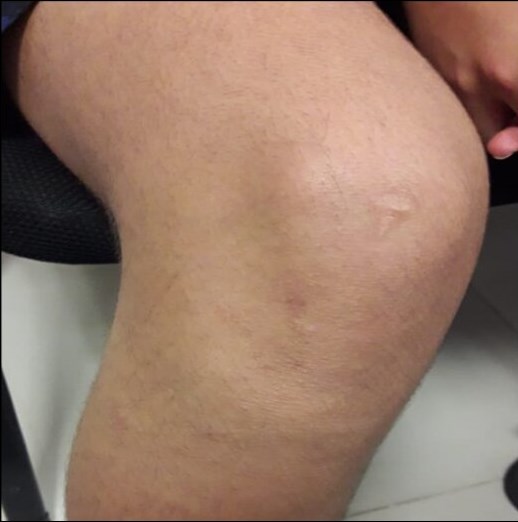
Figuras 3 y 4. Fotos julio 2019. En este mes el paciente se encuentra con poca sensibilidad así como nacimiento de vello en la zona de un 80%, se encuentra en su quinta valoración y administración de tratamiento supervisado.
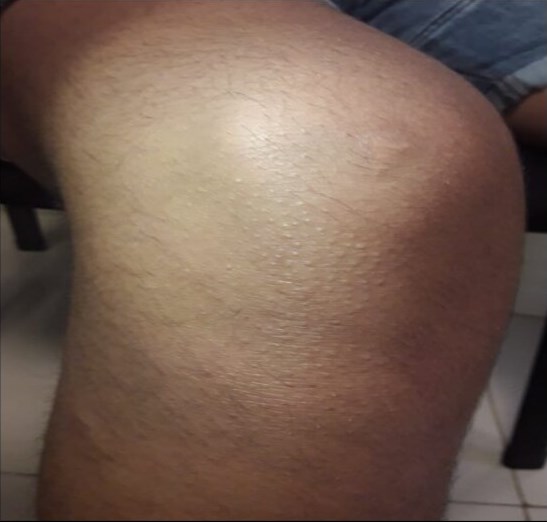
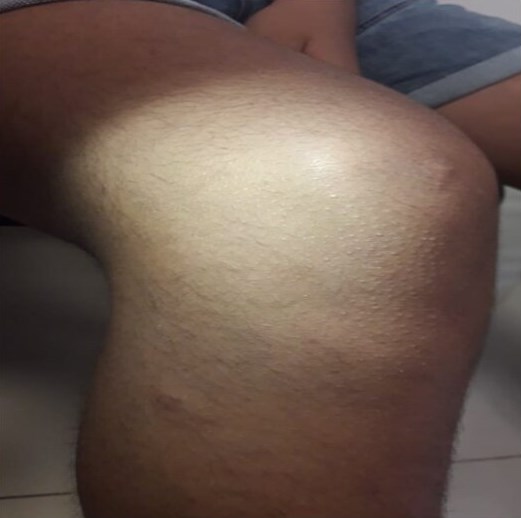
DISCUSIÓN
Clínicamente la lepra se manifiesta como lesiones localizadas, múltiples o diseminadas y la histopatología de las lesiones de la piel varía desde granulomas hasta infiltraciones difusas de la piel, dependiendo del estado inmunológico de los pacientes, aunque en algunos casos, el análisis histopatológico puede no correlacionarse con el diagnóstico clínico (2).
En los niños menores de 15 años el contagio se da en su comunidad y la detección de nuevos casos entre sus contactos puede ayudar a identificar la fuente de infección y así interrumpir la cadena de transmisión. Nuevas estrategias a gran escala como la quimioprofilaxis y la inmunoprofilaxis deberán establecerse para prevenir la perpetuación del ciclo de esta enfermedad (3).
La incidencia de artritis en las reacciones de la lepra (en especial el tipo I y el tipo II llega a ser hasta del 57% y puede enmascararse como una artritis reumatoide al principio del cuadro agudo con poliartritis inflamatoria simétrica de pequeñas articulaciones de manos y pies, y pueden dar falsos positivos a muchos anticuerpos (4).
El tratamiento de la lepra paucibacilar se maneja con Rifampicina y Dapsona, una dosis supervisada, posteriormente 28 dosis autoadministrada de Dapsona por lo que el tratamiento dura seis meses. Se realiza baciloscopia al inicio y al final del tratamiento para enviar a vigilancia post tratamiento y se realiza BAAR cada seis meses durante dos años (5).
El tratamiento de la lepra multibacilar se maneja con Rifampicina, Clofacimina y Dapsona con dosis supervisadas, posteriormente 28 dosis autoadministradas de Dapsona y Clofazimina durante dos años y al finalizar el tratamiento se lleva vigilancia pos tratamiento cada seis meses y baciloscopia durante cinco años. A
los contactos del paciente con diagnóstico de lepra se les realiza valoración médica durante el tratamiento del paciente así como vigilancia post tratamiento (5).
REFERENCIAS
1. Douglas M Anderson; Jeff Keith; Patricia D Novak; Michelle A Elliot. Diccionario Mosby 6a. edición. Edit. Elsevier Science 2003. pág. 82
2. Blanco Córdova CA, Claxton Louit M. Lepra lepromatosa. Presentación de un caso. MediSur. 2018 Julio-Agosto; 16(4):593-8.
3. Cunha C, Pedrosa VL, Dias LC, Braga A, Chrusciak-Talhari A, Santos M, et al. A historical overview of leprosy epidemiology and control activities in Amazonas, Brazil, Rev Soc Bras Med Trop. 2015; 48(Suppl I):55-62.
4. Pedrosa VL, Dias LC, Galban E, Leturiondo A, Palheta Jr J, Santos M, et al. Leprosy among schoolchildren in the Amazon region: A cross-sectional study of active search and possible source of infection by contact tracing, PLoS Negl Trop Dis. 12(2): e0006261.
5. Pathania V, Shelly D, Shankar P, Matharu YS, Baveja V. Two atypical presentations of lepra reactions, Int J Mycobacteriol. 2018; 7:390-3.
6. NOM-027-SSAZ-2007 Para la prevención y control de la lepra.
Quiste aracnoideo, presentación de un caso clínico en adolescente de 13 años
+ Mostrar contenido
ARACHNOID CYST, PRESENTATION OF A CLINICAL CASE IN A 13-YEAR-OLD ADOLESCENT
RESUMEN
Introducción. Los quistes aracnoideos, son principalmente asintomáticos, y se diagnostican comunmente de forma accidental, los más comunes son los supratentoriales, se presentan predominantemente en masculinos en la segunda década de vida. Los quistes congénitos se deben principalmente a defectos de la membrana aracnoides, un número menor son causas secundarias de infección, traumatismo o tumores. Los quistes aracnoideos principalmente están llenos de líquido cefalorraquídeo y el estándar diagnóstico es la resonancia magnética.
Caso clínico. Masculino de 13 años de edad, sin antecedentes personales de importancia, el cual acude al servicio de urgencias posterior a traumatismo craneoencefálico y perdida de la fuerza de hemicuerpo izquierdo, se realiza tomografía de cráneo simple en la que se observa quiste aracnoideo.
Conclusión. Los quistes aracnoideos representan el 1% de todas las masas cerebrales, son asintomáticas en su totalidad, o con síntomas generales que no hace sospechar de la enfermedad, por lo que su diagnóstico principalmente es accidentalmente, sin embargo en pacientes sintomático o con quistes grandes, se deben tratar lo más pronto posible, ya que existe el riesgo de presentar un efecto de masa, herniación medular y la muerte.
Palabras clave: Quistes Aracnoideos; Líquido Cefalorraquídeo; Cefalea
ABSTRACT
Introduction. Arachnoid cysts are mainly asymptomatic, and are mainly diagnosed accidentally, the most common are supratentorial, predominantly in males in the second decade of life, congenital cysts are mainly due to defects of the arachnoid membrane, a number minor are secondary causes of infection, trauma or tumors, arachnoid cysts are mainly filled with cerebrospinal fluid and the diagnostic standard is magnetic resonance.
Clinical case. Male, 13 years of age, with no relevant personal history, who went to the emergency department after cranioencephalic traumatism and loss of left hemibody strength. A simple skull tomography was performed in which arachnoid cyst was observed.
Conclusion. Arachnoid cysts represent 1% of all brain masses, are asymptomatic in their entirety, or with general symptoms that does not raise suspicion of the disease, so their diagnosis is mainly accidental, however in symptomatic patients or with large cysts, should be treated as soon as possible, since there is a risk of presenting a mass effect, spinal herniation and death.
Keywords: Arachnoid Cysts; Cerebrospinal Fluid; Headache
INTRODUCCION
Los quistes aracnoideos son estructuras patológicas de características benignas que pueden definirse como cavidades rellenas de líquido claro, similar al líquido cefalorraquídeo, contenido dentro de una membrana indistinguible histológicamente de la aracnoides sana (1).
Los quistes aracnoideos tienen una prevalencia aproximadamente del 1.7/1000 adolescentes, con predominio del sexo masculino, el diagnóstico principalmente se realiza durante la primera y segunda década de vida. La localización más frecuente es en fosa media. Los quistes aracnoideos de fosa media se estiman en torno al 25-65%. En general, el 70% de los quistes son supratentoriales (concretamente 25% silvianos, 20% intraventriculares y 20% supraselares), el 25% son espinales y el 5% son infratentoriales (2).
Los quistes aracnoides son principalmente asintomáticos, las características clínicas que se pueden presentar son: náuseas, vómitos, crisis comiciales, remodelación craneal en niños, retraso psicomotor, hemiparesia, macrocefalia, hidrocefalia, alteraciones endocrinas como diabetes insípida, oftalmoparesias, y otros más graves como pérdida de la audición, de la visión o alteraciones respiratorias (3).
La tomografía muestra lesiones habitualmente extraxiales con una densidad similar a la del líquido cefalorraquídeo (LCR) y que no se modifican con la administración de contraste intravenoso. La resonancia magnética es el método diagnóstico de elección de los quistes aracnoideos que se manifiestan como lesiones con densidades similares al LCR tanto en secuencias T1 (hipo intensos) como T2 (hiperintensos) y no existe captación de gadolinio. En ocasiones los quistes aracnoideos pueden ser hiperintensos en secuencias T1 debido a la presencia de una alta concentración de proteínas, secundaria a una hemorragia o a una infección dentro del quiste (4).
Los quistes aracnoideos de convexidad e interhemisféricos suelen ser tratados mediante craneotomía y fenestración directa del quiste, con buenos resultados. Las principales complicaciones de éstas son los hematomas y el déficit neurológico. Las derivaciones cistoperitoneales son más seguras, con menos complicaciones, pero existe un 30% más de recidivas y posteriormente nueva intervención (5).
CASO CLINICO
Se trata de paciente masculino de 13 años de edad, el cual refiere que durante varios años, ha presentado cefalea ocasional, la cual remite con analgesia, sin enfermedades, alergias u hospitalizaciones previas.
Acude al hospital general posterior a traumatismo directo en región occipital, al perder el equilibrio cuando jugaba basquetbol, posteriormente presenta pérdida del conocimiento durante aproximadamente 5 min. A la valoración médica, se encuentra pérdida de la fuerza muscular 4/5 del lado izquierdo, en extremidades superiores e inferiores, en comparación del lado derecho 5/5.
Se integra el diagnóstico, posterior a realización de tomografía de cráneo simple, en la cual se observa imagen quística de 115.3 mm x 79.4 mm x 45.5mm en región occipital, compatible con quiste aracnoideo (Figura 1).
Se realiza valoración por neurocirugía, el cual confirma el diagnóstico, y programa la derivación cistoperitoneal.
Figura 1. TAC simple de cráneo, corte coronal y axial, donde se observa quiste aracnoide, densidad líquido cefalorraquídeo.
DISCUSIÓN
Los quistes aracnoideos mayormente se producen como resultado de una alteración del desarrollo, es decir, son congénitos (desdoblamiento de la membrana aracnoides), y un número menor ocurren secundariamente a tumores y como complicación a determinados procesos como meningitis, hemorragias, posquirúrgicos o traumáticos (6).
Los quistes aracnoideos son lesiones características de la infancia, ligeramente más frecuentes en varones. Suelen diagnosticarse en los primeros años de vida, aunque se han descrito casos en todas las edades, e incluso casos asintomáticos en la tercera edad, descubiertos en estudios radiológicos realizados por otros motivos (1).
Los quistes aracnoideos deben tratarse quirúrgicamente cuando son sintomáticos. Sin embargo, sigue sin aclararse cuál es el mejor tratamiento. Los avances en técnicas endoscópicas pueden ser el tratamiento ideal frente al desbridamiento por craneotomía; frente a ello, la derivación cistoperitoneal soluciona el problema con un menor riesgo quirúrgico (7).
CONCLUSIÓN
Se han documentado cientos de casos de quistes aracnoideos, en muchos de estos, el diagnóstico fue de forma accidental, posterior a un traumatismo craneal, el medio de diagnóstico más utilizado es la tomografía computarizada; sin embargo, se considera estándar de oro la resonancia magnética, los quistes aracnoideos deben ser tratados de forma oportuna en pacientes sintomáticos.
El tratamiento más utilizado actualmente es la derivación cistoperitoneal, por su tasa baja de complicaciones en comparación a otras técnicas; sin embargo, se han visto más recidivas y necesidad de nueva intervención quirúrgica.
Los quistes aracnoideos pequeños, pueden pasar desapercibidos durante toda la vida, existen estudios de casos, de diagnóstico accidental en paciente de la tercera edad.
REFERENCIAS
1. Iglesias-Pais M, Gelabert-González M, López-García E, Allut AG, Fernández-Villa JM, González-García J, et al. Quiste aracnoideo de novo tratado con derivación cistoperitoneal. 2003. Rev neurol; 36:1149-52.
2. Candela S, Puerta P, Alamar M, Barcik U, Guillén A, Muchart J., ... & Ferrer-Rodríguez, E. Epidemiología y clasificación de los quistes aracnoideos en niños. Neurocirugía. 2015;26(5):234-240.
3. López BR, Gallego ÁM, & Moroño SI. Quistes aracnoideos del sistema nervioso central. Algoritmos y recomendaciones generales de manejo. Neurocirugía. 2016;27(2): 67-74.
4. Gelabert-González M, Santín-Amo JM, Aran-Echabe E, García-Allut A. Diagnóstico por imagen de los quistes aracnoideos. Neurocirugía. 2015; 26(6), 284-291.
5. Rojas JES, Almansa ÁH, López BR. Tratamiento microquirúrgico de los quistes aracnoideos intracraneales. Neurocirugia. 2016; 27(1): 24-27.
6. García-Conde M, Martín-Viota L. Quistes aracnoideos: embriología y anatomía patológica. Neurocirugía. 2015; 26(3): 137-142.
7. Pulido-Rivas P, Villarejo-Ortega FJ, Cordobés-Tapia F, Martín-Gamero A P, Pérez-Díaz C. Tratamiento quirúrgico de los quistes aracnoideos sintomáticos en niños. Rev neurol. 2005; 41(7): 385-390.
Salud Quintana Roo
Morbilidad obstétrica severa en Quintana Roo en el periodo enero a diciembre 2017-2018
+ Mostrar contenido
SEVERE OBSTETRIC MORBIDITY IN QUINTANA ROO IN THE PERIOD JANUARY TO DECEMBER 2017-2018
RESUMEN
La finalidad del estudio fue realizar un diagnóstico de la morbilidad obstétrica severa en el estado de Quintana Roo que coadyuve a la toma de decisiones para disminuir la muerte materna en la entidad. Para ello se realizó un estudio transversal con información de la base de datos del Sistema de Vigilancia Epidemiológica de Morbilidad Materna Severa (SIVEMMS). A través del estudio se encontró que en el estado la preeclampsia y la hipertensión gestacional representan el 71% del total de los casos de morbilidad obstétrica severa, el 75% de las usuarias acude a los servicios de segundo nivel de atención sin referencia y el 86% de estas usuarias refirieron tener una comorbilidad. Se concluye que las acciones encaminadas para la atención obstétrica se deben basar en brindar capacitación y adiestramiento al personal de salud en temas de preclampsia para su manejo y evitar las complicaciones derivadas de esto, así mismo es necesario la identificación oportuna en el primer nivel de atención y el envío a segundo nivel para valoración de especialistas que permitan una atención integral y especializada.
Palabras clave: Morbilidad Obstétrica Severa; Muerte Materna; Salud Materna
ABSTRACT
The purpose of the study was to make a diagnosis of severe obstetric morbidity in the state of Quintana Roo that would help decision-making to reduce maternal death in the entity. For this purpose, a cross-sectional study was carried out with information from the Severe Maternal Morbidity Epidemiological Surveillance System (SIVEMMS) database. The study found that preeclampsia and gestational hypertension accounted for 71% of all cases of severe obstetric morbidity, 75% of users attended second level services without referral, and 86% of these users reported co-morbidity. It is concluded that actions aimed at obstetric care should be based on providing training and training to health personnel in pre-clampsia issues for management and avoiding complications arising from this, as well as timely identification at the first level of care and referral to second level for assessment of specialists to provide comprehensive and specialized care.
Key words: Severe Obstetric Morbidity, Maternal Death, Maternal Health
INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) define al embarazo como los nueve meses durante los cuales el feto se desarrolla en el útero de la mujer. Este es un proceso que es para la mayoría de las mujeres un período de gran felicidad. Sin embargo, durante el embarazo, tanto la mujer como su futuro hijo se enfrentan a diversos riesgos sanitarios(1). El embarazo aunque es un estado natural en la vida de la mujer puede acompañarse de complicaciones que eventualmente pudieran conducir a una muerte materna o a alguna discapacidad. La morbilidad asociada al embarazo, parto y puerperio es un problema de salud pública al que no se le ha dado la importancia requerida. En México, se ha señalado que aproximadamente 15% de los embarazos presentan complicaciones obstétricas y en 2009 se calculaba que 30 000 mujeres quedaban con alguna discapacidad como consecuencia de éstas (2). El objetivo de este estudio fue realizar un diagnóstico de la morbilidad obstétrica severa en el estado de Quintana Roo, con la finalidad que sirva para la toma de decisiones y la elaboración de estrategias para disminuir la muerte materna en la entidad.
MÉTODO
Se realizó un estudio transversal con información del Sistema de Información de Vigilancia Epidemiológica de Morbilidad Materna Severa (SIVEMMS) del estado de Quintana Roo. El universo de trabajo fue de 629 mujeres reportadas en la plataforma antes mencionada, las cuales corresponden a las unidades centinelas que se encuentran ingresadas en este sistema, con un periodo de enero a diciembre del año 2017 y 2018. Se realizó un plan de análisis univariado que incluyó frecuencia de números absolutos y proporción de variable dependiente e independiente (No. y %).
RESULTADOS
En el cuadro número uno se muestran las variables sociodemográficas de las usuarias atendidas y clasificadas como emergencia obstétrica durante el 2017 y 2018, en la cual se puede observar que el 61% de las usuarias refirió estar en unión libre, 92% que se dedica al hogar, y la mitad de ellas cuenta con estudios de secundaria siendo únicamente el 2% del total de las usuarias las cuales refirieron no tener ningún estudio. Finalmente, se muestra que prácticamente la mitad (49%) de estas usuarias corresponden al municipio de Benito Juárez.
Cuadro 1. Variables sociodemográficas de las mujeres con morbilidad obstétrica severa en el estado de Quintana Roo 2017-2018.
|
Edad media |
25 años |
Rango de edad |
13 a 46 |
|
Variable |
|
Frecuencia |
Porcentaje |
|
Estado civil |
Casada |
173 |
27.5 |
|
Unión libre |
389 |
61.8 |
|
|
Soltero |
67 |
10.7 |
|
|
Ocupación |
Estudiante |
16 |
2.5 |
|
Ama de Casa |
579 |
92.1 |
|
|
Empleada |
26 |
4.1 |
|
|
Trabajo independiente |
8 |
1.3 |
|
|
Escolaridad |
Bachillerato |
157 |
25.0 |
|
Licenciatura |
38 |
6.0 |
|
|
Ninguna |
13 |
2.1 |
|
|
No especificado |
5 |
0.8 |
|
|
Primaria |
101 |
16.1 |
|
|
Secundaria |
315 |
50.1 |
|
|
Municipio de residencia |
Benito Juarez |
308 |
49.0 |
|
Cozumel |
5 |
0.8 |
|
|
Felipe Carrillo Puerto |
57 |
9.1 |
|
|
Isla Mujeres |
5 |
0.8 |
|
|
José María Morelos |
26 |
4.1 |
|
|
Lazaro Cardenas |
17 |
2.7 |
|
|
OthonP. Blanco |
66 |
10.5 |
|
|
Solidaridad |
116 |
18.4 |
|
|
Tulum |
7 |
1.1 |
|
|
Pacientes referidas de otro estado |
5 |
0.8 |
Fuente: Sistema de Vigilancia Epidemiológica de Morbilidad Materna Severa 2017-2018
En el cuadro número 2 se puede apreciar que con respecto al diagnóstico de ingreso de las usuarias, el 71% pertenece a preeclampsia o hipertensión gestacional seguido de choque hipovolémico.
Cuadro 2. Diagnóstico de ingreso de usuarias con morbilidad obstétrica severa en el estado de Quintana Roo 2017-2018.
|
Dx de ingreso |
Frecuencia |
Porcentaje |
|
Preeclampsia/hipertensión gestacional |
422 |
71.8 |
|
Choque hipovolemico |
29 |
4.9 |
|
Eclapsia |
24 |
4.1 |
|
Aborto/Amenaza de aborto |
16 |
2.7 |
|
Hemorragia |
14 |
2.4 |
|
DM |
14 |
2.4 |
|
Anemia |
5 |
0.9 |
|
IVU |
5 |
0.9 |
|
Otros |
59 |
10.0 |
Sistema de Vigilancia Epidemiológica de Morbilidad Materna Severa 2017-2018 n=588
La figura 1 muestra el grupo de edad de las pacientes con morbilidad obstétrica severa que fueron atendidas en los Servicios de Salud de Quintana Roo. En ella se aprecia que los rangos de edad donde se concentra más del 53% de la morbilidad obstétrica severa es en el rango de 15 a 24 años.
Figura 1. Grupo de edad de las pacientes con morbilidad obstétrica severa en Quintana Roo 2017-2018.
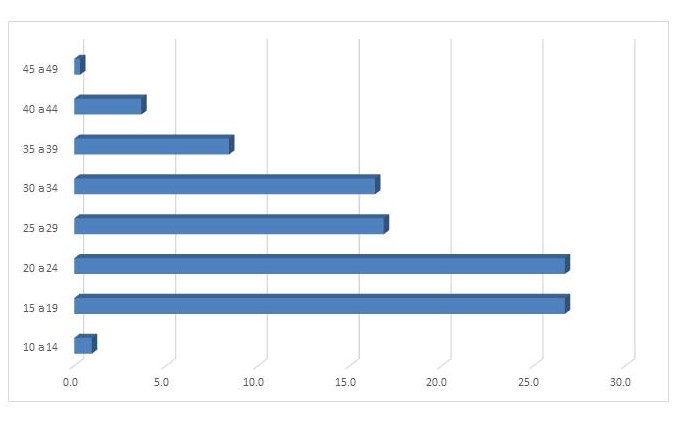
Fuente: Sistema de Vigilancia Epidemiológica de Morbilidad Materna Severa 2017-2018 n=629
El 50% de las notificaciones de morbilidad obstétrica severa durante el periodo de corte establecido fueron por el Hospital General de Cancún, tal como se muestra en la figura 2.
Figura 2. Unidad notificante de morbilidad obstétrica severa en el estado de Quintana Roo 2017-2018.
Fuente: Sistema de Vigilancia Epidemiológica de Morbilidad Materna Severa 2017-2018 n=629
En la gráfica número 3 se analizó el medio por el cual las usuarias con morbilidad obstétrica severa acudieron a un servicio de salud de segundo nivel de atención y se puede observar que solo el 25% de estas fueron referidas al siguiente nivel para recibir atención especializada.
Figura 3. Forma de ingreso de pacientes con morbilidad obstétrica severa en el estado de Quintana Roo 2017-2018.
Fuente: Sistema de Vigilancia Epidemiológica de Morbilidad Materna Severa 2017-2018 n=629
El estudio muestra que el 87% de las usuarias que fueron diagnosticadas con morbilidad obstétrica severa ingresaron con un estado de salud y el 3% como muy grave. También se observó que el 86% de las usuarias diagnosticadas con morbilidad obstétrica severa presentaba antecedentes de enfermedades crónicodegenerativas.
Cuando se observa la resolución del evento obstétrico (gráfica 6) se aprecia que el 72% de los nacimientos ocurrieron por cesárea, 24% por parto instrumentado y 4% en aborto.
Aunque el 80% de las pacientes se egresaron por mejoría un 8% de ellas requirieron el traslado a una unidad de mayor resolución y el 1% concluyó en una muerte materna.
La anticoncepción Post Evento Obstétrico registrado en estas usuarias fue del 45%, lo que significa que del total de egresos registrados solo 4.5 de cada 10 mujeres con morbilidad obstétrica severa se va con un método anticonceptivo.
CONCLUSIONES
El perfil sociodemográfico de las pacientes con morbilidad obstétrica severa muestra que la población joven es la más afectada principalmente en mujeres de 15 a 24 años de edad, siendo el promedio de edad de 25 años, cerca del 90% de las mujeres con morbilidad obstétrica severa refieren tener pareja y el 92% se dedican al hogar y solo menos del 3% y la enfermedad más frecuente en estas mujeres son las relacionadas con la hipertensión arterial o preeclamsia las cuales en el 75% de los casos se llega al hospital sin una referencia.
En conclusión, con los datos analizados del SIVEMMS el perfil epidemiológico de las mujeres embarazadas del estado de quintana roo muestra población joven, con pareja y amas de casa que en su mayoría presentan problemas de hipertensión arterial, llegan sin referidas a los hospitales de segundo nivel de atención y cuando egresan menos de la mitad sale sin ningún método anticonceptivo.
Finalmente se sugiere un segundo estudio con metodología cualitativa para identificar los motivos por los cuales las mujeres no son referidas de manera oportuna a un segundo nivel de atención y los motivos por los cuales estas deciden no adoptar ningún método anticonceptivo para evitar nuevamente un embarazo que ponga en riesgo su vida nuevamente.
REFERENCIAS
1. Organización Mundial de la Salud. En: Temas de Salud [Internet]. Ginebra, Suiza; 2019 [citado 16 de agosto de 2019]. Disponible en: https://www.who.int/topics/pregnancy/es/
2. RDíaz Santana-Bustamante DE, Delgado-Rizo MG, Benavides-García YB, Rivas-Moreno JR. Morbilidad Materna Severa periodo Enero a Diciembre 2017. Septiembre-Diciembre 2018 [citado 9 de septiembre de 2018];(5):155-61.
Embarazo adolescente en municipios de la zona norte del estado de Quintana Roo
+ Mostrar contenido
TEEN PREGNANCY IN MUNICIPALITIES IN THE NORTHERN AREA OF THE STATE OF QUINTANA ROO
RESUMEN
El embarazo en adolescentes es un visible problema de salud pública que impacta en el desarrollo de las poblaciones, es por ello que cada gobierno busca crear estrategias para disminuirlo y en casos de embarazo en la niñez erradicarlo. Con base en lo anterior la finalidad de este estudio fue analizar el comportamiento de la tasa específica de fecundidad en adolescentes de 15 a 19 años de edad en los municipios de la zona norte de Quintana Roo que conforman la jurisdicción sanitaria número 2, dicho estudio se realizó con una metodología cuantitativa a través de un estudio trasversal retrospectivo con información obtenida de fuentes secundarias. Los principales resultados obtenidos muestran que se presentaron nacimientos en menores de 15 años a excepción del municipio de Tulum; así mismo, se observa que el municipio de Solidaridad mantiene las cifras más elevadas tanto para el año 2015 como para el año 2018, casi sin variación (127.87 nacimientos por cada 1000 mujeres en 2018 vs 129.08 nacimientos por cada 1000 mujeres en 2015). Como conclusión se obtiene que el estudio muestra una clara reducción de la fecundidad en adolescentes, sin embargo cuando se realiza un corte en la edad de 10 a 14 años se muestra que aún existen nacimientos en este grupo de adolescentes y que es necesario erradicar el embarazo en menores de 15 años de edad.
Palabras clave: Embarazo adolescente; Tasa Específica de Fecundidad; Salud Materna
ABSTRACT
Teen pregnancy is a visible public health problem that impacts population development, which is why each government seeks to create strategies to reduce it and in cases of pregnancy in childhood eradicate it. Based on the foregoing, the purpose of this study is to analyze the behavior of the specific fertility rate in adolescents aged 15 to 19 years in the municipality of the northern area of Quintana Roo that make up the health jurisdiction number 2, said study conducted with a quantitative methodology through a retrospective cross-sectional study with information obtained from secondary sources. The main results selected that are births in children under 15 years except the municipality of Tulum; Likewise, it is observed that the municipality of Solidaridad maintains the highest figures for both 2015 and 2018, with almost no variation (127.87 births per 1000 women in 2018 vs. 129.08 births per 1000 women in 2015). In conclusion, it is obtained that the study shows a clear reduction in fertility in adolescents, however when a cut is made at the age of 10 to 14 years it is shown that there are still births in this group of adolescents and that it is necessary to eradicate pregnancy In children under 15 years of age.
Key words: Teen Pregnancy; Specific Fertility Rate; Maternal Health.
INTRODUCCIÓN
De acuerdo a la Organización para la Cooperación y Desarrollo Económicos (OCDE) México es el país miembro con más adolescentes embarazadas (1); el último informe de la Estrategia Nacional para la Prevención del Embarazo en Adolescentes (ENAPEA), reportó que al año ocurren 340 mil nacimientos en mujeres menores de 19 años (2).
El embarazo en adolescentes es un asunto de atención prioritaria para la salud pública ya que el mayor porcentaje de las mujeres en edad fértil tienen entre 15 a 19 años, con bajo uso de métodos anticonceptivos e inicio temprano de la vida sexual sin protección (3). Las adolescentes menores de 16 años corren un riesgo de defunción materna cuatro veces más alto que las mujeres de 20 a 30 años, y la tasa de mortalidad de sus neonatos es 50% superior (4). Además, las complicaciones durante el embarazo y el parto son la segunda causa de muerte entre las adolescentes de 15 a 19 años en el mundo (5).
Las estadísticas presentadas por la Encuesta Nacional de la Dinámica Demográfica (ENADID) reportan un descenso en la fecundidad del país, en los años 60 la tasa global de fecundidad fue de 7 hijos por mujer, en 2014 de 2.21 y para 2018 de 2.07. Los niveles de fecundidad del grupo de adolescentes de 15 a 19 años han mostrado un descenso entre la ENADID 2014 y 2018, al bajar de 77 a 70.6 nacidos vivos por cada 1,000 mujeres (6).
Con base en lo anterior el objetivo de este trabajo es analizar el comportamiento del porcentaje de nacimientos en adolescentes, las tasas específicas de fecundidad de los grupos quinquenales 10 a 14 años y 15 a 19 años de los municipios de la zona norte del Estado de Quintana Roo.
OBJETIVO
Analizar el comportamiento del porcentaje de nacimientos en adolescentes, las tasas específicas de fecundidad de los grupos quinquenales 10 a 14 años y 15 a 19 años de los municipios de la zona norte del Estado de Quintana Roo.
METODOLOGÍA
Se trata de un estudio transversal retrospectivo con metodología cuantitativa el cual se realizó con un análisis de datos a través fuentes secundarias de información. Obteniendo los porcentajes de nacimientos por quinquenios de edad y el cálculo de las tasas específicas de fecundidad municipales se utilizaron las bases de datos del Subsistema de Información en Nacimientos años 2015 y 2018; y Proyecciones de la Población municipal de México años 2015 y 2018.
RESULTADOS
En la figura 1 destaca que un porcentaje importante de los nacimientos se presentan en mujeres adolescentes de entre 15 y 19 años de edad. Así mismo, aun cuando el porcentaje es bajo, se presentaron nacimientos en mujeres menores de 15 años en casi todos los municipios de la zona norte del estado, con excepción de Tulum.
Figura 1. Porcentaje de nacimientos por quinquenios de edad y municipio de la jurisdicción sanitaria No. 2 del estado de Quintana Roo. 2018.
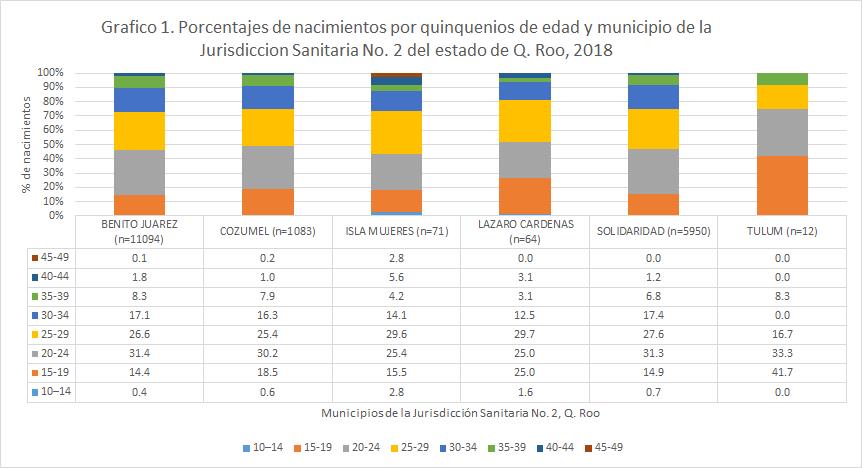
Fuente: elaboración propia. Datos SINAC/CONAPO, 2018.
En la figura 2 se pueden observar las tasas específicas de fecundidad en adolescentes de 10 a 14 años por municipio. La tasa más alta la presenta el municipio de Solidaridad en ambos años de corte siendo de 4.24 para 2015 y de 5.2 para el 2018, lo cual indica un incremento de .96 en el número de hijos en un trienio; mientras que Cozumel tuvo un descenso de 2.62 al presentar en el 2015 una tasa de 4.05 y de 1.43 para 2018.
Figura 2. Tasa de fecundidad específica de mujeres de 10 a 14 años por municipio.
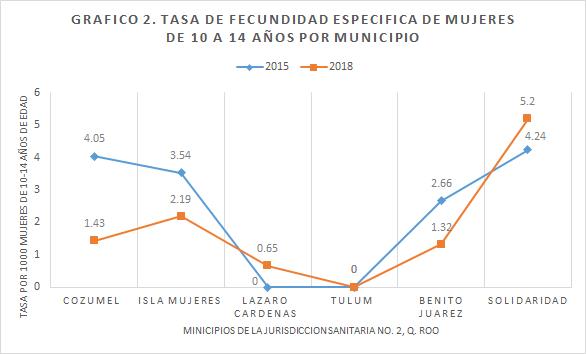
Fuente: elaboración propia. Datos SINAC/CONAPO, 2015 y 2018.
De acuerdo a la figura 3, que muestra las tasas de fecundidad específicas para mujeres de entre 15 a 19 años de edad, se observa que el municipio de Solidaridad mantiene las cifras más elevadas tanto para el año 2015 como para el año 2018, casi sin variación (127.87 nacimientos por cada 1000 mujeres en 2018 vs 129.08 nacimientos por cada 1000 mujeres en 2015).
Asimismo, en la mayoría de los municipios de la zona norte del estado que conforman la Jurisdicción Sanitaria No. 2, se observó disminución en las tasas específicas de fecundidad de mujeres de entre 15 y 19 años, sin embargo, siguen siendo alarmantes las elevadas tasas de algunos municipios como lo son Solidaridad, Cozumel y Benito Juárez.
Figura 3. Tasa de fecundidad específica de mujeres de 15 a 19 años por municipio.
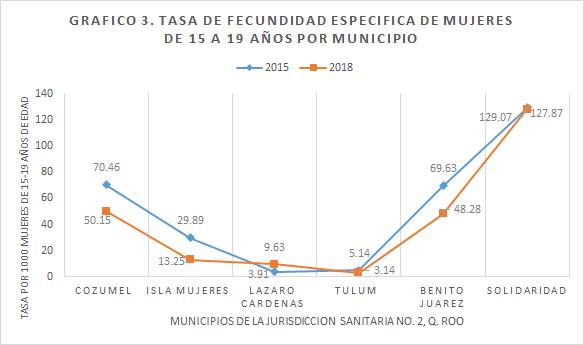
Fuente: elaboración propia. Datos SINAC/CONAPO, 2015 y 2018.
CONCLUSIONES
El embarazo adolescente es una situación que rebasa a las instituciones de salud por lo que se debe trabajar de manera coordinada con otras instituciones para lograr un mayor impacto en su reducción. Si bien las tasas de embarazo han disminuido a nivel nacional, estatal y municipal no deberíamos tener niñas de 10 a 14 años pasando por un embarazo a tan temprana edad.
Las políticas públicas y las intervenciones diseñadas e implementadas para la reducción del embarazo adolescente deben estar apegadas a los objetivos del desarrollo sostenible con el fin de garantizar a toda la población de cualquier grupo etario una vida sana y la promoción del bienestar mediante el acceso universal a servicios de salud sexual y reproductiva y la reducción de la mortalidad materna.
Se considera que se podría mejorar el análisis de la información de este estudio mediante un ajuste de tasas así como la inclusión de otras variables que permitan enriquecer el panorama de este problema de salud pública, tales como: nivel escolar, zonas rurales y urbanas y fenómenos sociales como violencia y migración, por lo que se sugiere una investigación más detallada..
REFERENCIAS
1. Organización para la Cooperación y Desarrollo Económicos (OCDE). México: doing better for children. 2009. [Consultado el 19 de septiembre de 2019] Disponible en: http://www.oecd.org/social/family/43590178.pdf
2. Instituto Nacional de las Mujeres (INMUJERES). Estrategia Nacional para la Prevención del Embarazo en Adolescentes. 07 de enero de 2019. [Consultado el 19 de septiembre de 2019] Disponible en: https://www.gob.mx/inmujeres/acciones-y-programas/estrategia-nacional-para-la-prevencion-del-embarazo-en-adolescentes-33454
3. México. Gobierno de la República. Estrategia Nacional para la prevención del Embarazo en Adolescentes (ENAPEA). 2015. [Consultado el 19 de septiembre de 2019] Disponible en: https://www.gob.mx/cms/uploads/attachment/file/232826/ENAPEA_0215.pdf
4. Organización Mundial de la Salud (OMS). Embarazo en adolescentes: un problema culturalmente complejo. Junio 2009. [Consultado el 20 de septiembre de 2019] Disponible en: https://www.who.int/bulletin/volumes/87/6/09-020609/es/
5. Organización Mundial de la Salud (OMS). El embarazo en la adolescencia. 23 de febrero de 2018 [Consultado el 20 de septiembre de 2019] Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/adolescent-pregnancy
6. Instituto Nacional de Estadística y Geografía (INEGI). Encuesta Nacional de la Dinámica Demográfica (ENADID) . 2018. [Consultado el 19 de septiembre de 2019] Disponible en: https://www.inegi.org.mx/contenidos/programas/enadid/2018/doc/resultados_enadid18.pdf
Servicios amigables de la zona norte de Quintana Roo
+ Mostrar contenido
FRIENDLY SERVICES OF THE NORTH ZONE OF QUINTANA ROO
RESUMEN
Con la finalidad de brindar atención médica de calidad adolescentes, la Secretaría De Salud implementó el Modelo de Atención Integral en Salud Sexual y Reproductiva para Adolescentes (MAISSRA) con la finalidad de que a través de una serie de requisitos las unidades de salud logren ser nominadas como Servicios Amigables y con ello ser aptas para la prestación de servicios de salud. Dado que en los servicios de salud del estado de Quintana Roo el 54% de los servicios amigables se encuentran distribuidos en los siete municipios de la zona norte y que conforman la jurisdicción sanitaria número 2 a través de este estudio se pretende describir la implementación de los servicios amigables instalados en dicha jurisdicción. Para ello se realizó un estudio trasversal descriptivo donde se realizó un análisis de la implementación de los Servicios Amigables en esta jurisdicción en el periodo marzo - agosto de 2019. El análisis cualitativo para evaluar la atención ofrecida en cada uno de los Servicio Amigables fue través de una semaforización de las Acciones del Paquete Básico de Servicios del MAISSRA. Los resultadoS obtenido es que los Centros de Salud Urbano 11, Zazil-Há y Colosio obtuvieron mayor puntaje al apegarse dichos lineamientos y se logró concluir que la deficiente implementación de las acciones de prevención, atención y promoción del paquete básico de servicios establecidas en el MAISSRA da como resultado un mayor riesgo de embarazo en los adolescentes, incremento del riesgo de enfermedades de trasmisión sexual y riesgo de muerte materna.
Palabras clave: Servicios de Salud Amigables; Embarazo adolescente; Salud Materna
ABSTRACT
In order to provide quality medical care for adolescents, the Ministry of Health implemented the Model of Comprehensive Attention in Sexual and Reproductive Health for Adolescents (MAISSRA) in order that through a series of requirements the health units can be nominated as Friendly Services and thus be able to provide health services. Given that in the health services of the state of Quintana Roo, 54% of the friendly services are distributed in the seven municipalities of the northern zone and that make up the health jurisdiction number 2 through this study, it is intended to describe the implementation of the Friendly services installed in that jurisdiction. For this, a descriptive cross-sectional study was carried out where an analysis of the implementation of the Friendly Services in this jurisdiction was carried out in the period March - August 2019. The qualitative analysis to evaluate the care offered in each of the Friendly Services was through a signaling of the Actions of the Basic Service Package of MAISSRA. The result is that the Urban Health Centers 11, Zazil-Há and Colosio obtained a higher score when these guidelines were adhered to and it was concluded that the poor implementation of the prevention, care and promotion actions of the basic package of services established in the MAISSRA It results in an increased risk of teenage pregnancy, increased risk of sexually transmitted diseases and risk of maternal death.
Key words: Friendly Health Services, Teen Pregnancy, Maternal Health
INTRODUCCIÓN
Los problemas de salud reproductiva representan una de las principales causas de mala salud y la muerte de mujeres y niñas en edad fértil en los países en desarrollo. En México, a partir de la “Declaración de Monterrey” (1993), la Secretaría de Salud presentó el Programa de Atención a la Salud Integral en Adolescentes y al año siguiente inició el funcionamiento de servicios de atención para adolescentes “Módulos Amigables” con el objetivo de proporcionar consejería y orientación sobre planificación familiar, prevención de infecciones de transmisión sexual y embarazos no planeados (1). Los Servicios Amigables son espacios de atención que se ubican dentro de los Centros de Salud y algunos Hospitales, en donde las y los adolescentes de entre 10 a 19 años pueden acudir para recibir servicios de atención en prevención y atención de salud sexual y reproductiva de forma agradable y con trato sensible, cordial y respetuoso (2).
OBJETIVO
Describir la implementación de los 14 Servicios Amigables de la Jurisdicción Sanitaria No. 2.
METODOLOGÍA
Se trata de un estudio trasversal de tipo descriptivo para el cual se realizó un análisis descriptivo de la implementación de los Servicios Amigables de la zona norte del Estado de Quintana Roo en el periodo marzo - agosto de 2019. El análisis partió de la elaboración del diagnóstico situacional del Programa de Salud Sexual y Reproductiva para Adolescentes y la estrategia de servicios amigables en el cual se incluyó información sobre la situación demográfica, escolar, económica, social, acceso a servicios básicos y de salud de la población adolescente así como de las acciones que realiza cada servicio amigable en su municipio
El análisis cualitativo para evaluar la atención ofrecida en cada uno de los Servicio Amigables fue través de una semaforización de las Acciones del Paquete Básico de Servicios del Modelo de Atención Integral en Salud Sexual y Reproductiva para Adolescentes (MAISSRA)(2). Cada acción fue calificada con uno de los tres colores utilizados para cada categoría (verde, amarillo o rojo). Las acciones que cumplieron con los criterios establecidos en el MAISSRA (2) y la NOM 047 (3) obtuvieron el color verde; el color amarillo se utilizó para las acciones que fueron ofrecidas pero tuvieron bajo apego a los criterios; y las acciones no realizadas se marcaron con el color rojo.
RESULTADOS
Encontrando que en el estado existe el registro de 26 Servicios Amigables, el 54% de estos servicios (14 servicios) se encuentran distribuidos en siete municipios a cargo de la Jurisdicción Sanitaria No. 2; el 31% (8 servicios) están a cargo de la Jurisdicción Sanitaria No. 1 distribuidos en dos municipios; y el 15% (4 servicios) a cargo de la Jurisdicción Sanitaria No. 3 de igual forma distribuidos en dos municipios como se puede observar en la figura 1.
Figura 1. Distribución de los Servicios Amigables, Quintana Roo 2019
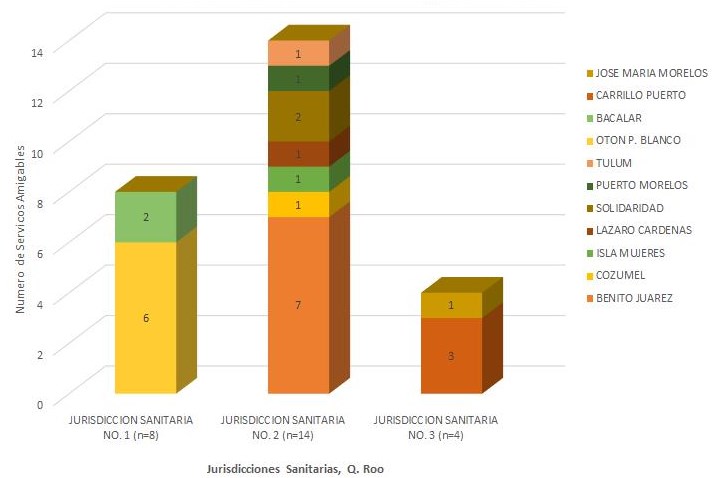
En el cuadro 1 se puede observar el análisis sobre el funcionamiento de los Servicios Amigables de acuerdo a las acciones que cada uno ha realizado. Los Centros de Salud Urbano 11, Zazil-Há y Colosio son quienes mayor puntaje obtuvieron al apegarse a los lineamientos de operación de los Servicios Amigables.
Cuadro 1. Análisis de funcionamiento de los Servicios Amigables, JS2 2019.
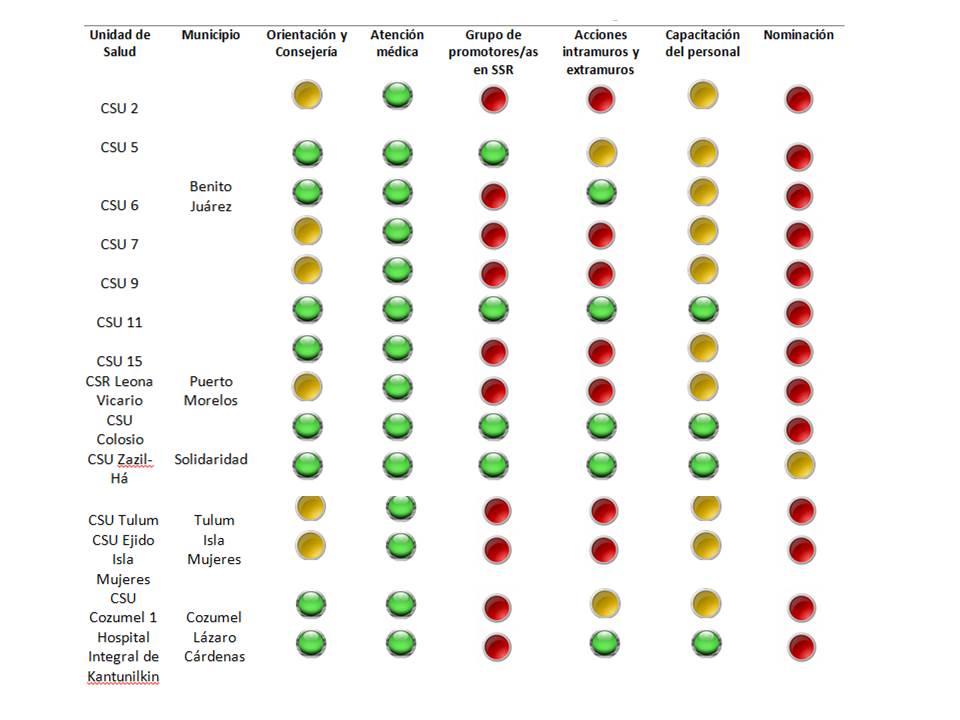
CONCLUSIONES
La deficiente implementación de las acciones de prevención, atención y promoción del paquete básico de servicios establecidas en el MAISSRA da como resultado el incremento de los casos de VIH y otras infecciones de transmisión sexual, embarazos no planeados y alto riesgo de complicación de los mismos, así como mayor probabilidad de muerte materna en estos grupos de edad.
Con la realización del Diagnóstico de Salud Sexual y Reproductiva para Adolescente y el Plan Anual de Trabajo 2019 se proyectó la Nominación del Servicio Amigable del Centro de Salud Zazil-Há por lo que esta unidad se encuentra en espera de la fecha de evaluación externa por parte del Centro Nacional de Equidad de Género y Salud Reproductiva; y la proyección para el ejercicio 2020 es el inicio y conclusión del proceso de nominación de dos Servicios Amigables; aunque es de vital consideración resaltar que dicha instancia concentra el 70% de la población adolescente del Estado por lo que es pertinente el destino de recursos humanos y económicos exclusivos para la implementación de los Servicios Amigables en los municipios de atención prioritaria: Benito Juárez y Solidaridad.
REFERENCIAS
1. Secretaria de Salud. “Programa de Acción Específico: Salud Sexual y Reproductiva para los adolescentes 2013-2018”. 2013. [Consultado el 28 de Marzo de 2019] Disponible en http://cnegsr.salud.gob.mx/contenidos/descargas/SSRA/SaludSexualyReproductivaparaAdolescentes_2013_2018.pdf
2. Secretaria de Salud. Modelo de Atención Integral en Salud Sexual y Reproductiva para Adolescentes (MAISSRA). [Consultado 01 de abril de 2019] Disponible en: https://www.gob.mx/salud/acciones-y-programas/modelo-de-atencion-integral-en-salud-sexual-y-reproductiva-para-adolescentes
3. Diario Oficial de la Federación (DOF). NORMA Oficial Mexicana NOM-047-SSA2-2015, Para la atención a la salud del Grupo Etario de 10 a 19 años de edad. 12 de Agosto de 2015. [Consultado 01 de abril de 2019]. Disponible en: http://www.dof.gob.mx/nota_detalle.php?codigo=5403545&fecha=12%2F08%2F2015





