TOXOPLASMOSIS CEREBRAL EN UN PACIENTE CON RECIÉN DIAGNÓSTICO DE VIH/SIDA: CASO CLÍNICO
CEREBRAL TOXOPLASMOSIS IN A NEWLY DIAGNOSED HIV/AIDS PATIENT: CLINICAL CASE
Itzel Anahí Lara-Palacios1, Vanessa Canché-Chi1, Pedro Ortiz-Zolozabal2
1 Estudiante de la División de Ciencias de la Salud. Universidad de Quintana Roo. México.
2 Instituto Mexicano del Seguro Social. Delegación Quintana Roo. México.
Correspondencia: Vanessa Canché-Chi. Correo electrónico: Esta dirección de correo electrónico está protegida contra spambots. Usted necesita tener Javascript activado para poder verla.
Recibido: 07 de junio de 2018
Aceptado: 12 de agosto de 2018
RESUMEN
Introducción. El virus de inmunodeficiencia humana (VIH) y el síndrome de inmunodeficiencia adquirida (SIDA), son considerados como los principales problemas de salud pública en el mundo. El VIH/SIDA presentan una gran diversidad de complicaciones con considerable morbilidad y mortalidad, una de ellas es la toxoplasmosis cerebral.
Caso clínico. Paciente con un cuadro de toxoplasmosis cerebral, que inicia con crisis convulsivas de repetición y mal estado general. Se estudió con uso de métodos complementarios: Tomografía axial computada y resonancia magnética con espectroscopia, que brindaron imágenes sugestivas de esta infección; al igual que estudios de ELISA y Western Blot confirmatorio. Se realizó serología para toxoplasmosis que resultó positiva, dando el diagnóstico definitivo, el cual se trató con timetoprima/sulfametoxazol como tratamiento alternativo.
Conclusión. La toxoplasmosis cerebral es común en pacientes con SIDA, por lo que un diagnóstico temprano tanto de VIH como de toxoplasmosis es indispensable para un tratamiento adecuado y evitar complicaciones mortales.
Palabras clave: Toxoplasmosis; Combinación Trimetoprim y Sulfametoxazol; Pirimetamina; Sulfadiazina; Síndrome de Inmunodeficiencia Adquirida; Sinergismo Farmacológico
ABSTRACT
Introduction. Human Immunodeficiency Virus (HIV) and Acquired Immune Deficiency Syndrome (AIDS) are considered as the main public health problems in the world. HIV / AIDS present a great diversity of complications with considerable morbidity and mortality, one of which is cerebral toxoplasmosis.
Clinical case. Patient with cerebral toxoplasmosis, which starts with recurrent seizures and poor general condition. It was studied with the use of complementary methods computed axial tomography and magnetic resonance with spectroscopy, which provided images suggestive of this infection; as well as confirmatory Western Blot and ELISA studies. Serology was performed for toxoplasmosis that was positive, giving the definitive diagnosis, which was treated with timetoprim / sulfamethoxazole as an alternative treatment.
Conclusion. The cerebral toxoplasmosis is very common in patients with AIDS, so an early diagnosis of both HIV and toxoplasmosis is essential for proper treatment and avoid deadly complications.
Keywords: Toxoplasmosis; Trimethoprim, Sulphametoxazole Drug Combination; Pyrimethamine; Sulfadiazine; Acquired Inmunodeficiency Syndrome; Drug Sinergism
INTRODUCCIÓN
El virus de inmunodeficiencia humana (VIH) y el síndrome de inmunodeficiencia adquirida (SIDA), son considerados como los principales problemas de salud pública en el mundo. Datos de la Organización Mundial de la Salud (OMS), estiman que en el año 2016, se produjeron 1,8 millones de nuevas infecciones y en total eran aproximadamente 36,7 millones de personas infectadas por este virus (1).
Dentro del estadio del SIDA, se encuentran los términos SIDA inmunológico, en el cual se describen a los pacientes con cuentas de CD4+ menores de 200 células/mm3 (2), pero que se encuentran clínicamente asintomáticos y el término Debut SIDA, donde se describen a los pacientes que al momento que fueron diagnosticados positivos, ya presentaban alguna enfermedad oportunista definitoria del SIDA o la cuenta de CD4+ era menor de 200 células/mm3 (3).
Actualmente, la toxoplasmosis ha sido implicada como una de las más importantes infecciones oportunistas que afecta a una gran población en el mundo y es reconocida por su relación con pacientes que padecen SIDA. Estos pacientes están en riesgo de desarrollar toxoplasmosis aguda si su recuento de células T CD4+ es inferior a 200 células/mm3, resultando en una infección diseminada que involucra diversos órganos y tejidos como tracto gastrointestinal, pulmones, miocardio y ojos, así como de desarrollar una neuroinfección toxoplásmica con un conteo de células T CD4+ ≤ 100 células/mm3. La toxoplasmosis ocupa un lugar destacado en la lista de enfermedades que conducen a la muerte de pacientes con SIDA (6). El agente causal de esta patología es el Toxoplasma gondii, el cual fue descubierto en 1908 por Charles Nicolle y Louis Manceux. Un año después Nicolle lo nombró Toxoplasma gondii debido a su forma arqueada (del griego toxón= arco), y por su presencia en el gundi (7 8).
En el estado de Quintana Roo, según los datos del Boletín Epidemiológico del Sistema Nacional de Vigilancia Epidemiológica (SINAVE), sobre los casos de infección por toxoplasmosis del año 2014 al 2018 (semana 15), la incidencia acumulada reportada fue de 15 casos, con predominio en sexo masculino (8 casos de sexo masculino y 7 casos de sexo femenino). Se observó un incremento significativo en el año 2018 (semana 15) de tres veces mayor con respecto al año 2014 (figura 2). Hasta la semana 13 del mes marzo de 2018, existía una cifra acumulada de 5 casos reportados en relación hombre mujer 3:2 respectivamente (3).
De acuerdo a los métodos diagnósticos, uno de los más importantes es la serología, la cual consiste en medir la producción de anticuerpos específicos para la enfermedad. La importancia de medir la producción de anticuerpos específicos entre uno u otro, será el tiempo que ha transcurrido desde la infección hasta la realización de la serología y la intensidad del sistema inmune; ya que el IgA y el IgM son detectables desde la primera semana, alcanzando niveles pico en el primer mes, con la diferencia que el IgM empieza a descender antes de los seis meses, pudiéndose detectar hasta los nueve meses. La IgG aparece después de la segunda semana de la infección, alcanza su pico máximo después de dos a tres meses y permanece positiva de por vida (12).
Las pruebas diagnósticas basadas en la imagen son la base para el diagnóstico de la toxoplasmosis cerebral, en la tomografía axial computarizada (TC), se encontraran lesiones hipodensas con forma de anillo por la captación de contraste o únicamente nodulaciones con edema perilesional, y la resonancia magnética (RM), por ser más sensible, permitirá observar lesiones que en la TAC no se lograron detectar; en la tomografía contrastada con fase tardía a los 10 min en la cual es donde las lesiones por toxoplasma muestran su mayor reforzamiento anular. En la espectroscopia se podrá observar un foco inflamatorio con disminución o ausencia de N-acetil aspartato (NAA), un pequeño aumento de colina (Ch) y un pico de lípidos y lactato. También serán útiles, para evaluar el proceso del tratamiento (17,18).
En la neuroinfección por T. gondii existen tratamientos de elección y alternativos (tabla 3) (19).
El objetivo de la presente investigación es describir la evolución clínica de un paciente con toxoplasmosis cerebral, como forma de presentación por infección de VIH/SIDA.
CASO CLÍNICO
Paciente femenina de 42 años de edad, con antecedentes de hipertensión arterial sistémica (HAS) de dos años de diagnóstico, tratada con Losartan, cefalea intermitente de aproximadamente 9 meses de evolución, portadora de esteatosis hepática sin tratamiento farmacológico, solo dietético. Alergia a la cafeína, efedrina y ergotamina.
El 18 de enero del 2018 consulta a nuestro hospital, por presentar crisis convulsivas tipo tónico-clónicos generalizados en dos ocasiones, con sialorrea importante y pérdida del estado de alerta de duración no especificada, acompañado de malestar general, mialgias, artralgias, astenia, adinamia, hiporexia, distensión abdominal y meteorismo.
En el examen físico de urgencias se encontró con signos vitales: presión arterial de 130/60 mmHg, frecuencia cardiaca 108 lpm, frecuencia respiratoria 21 rpm, temperatura 36 °C y glicemia capilar 90 mg/dl. Se encuentra a paciente consciente, dentro de sus tres esferas neurológicas, Glasgow de 15, leve palidez de tegumentos, con presencia de herida puntiforme en el borde de la lengua, cardiopulmonar sin alteraciones, abdomen depresible, globoso a expensas de panículo adiposo, peristalsis presente normal, sin datos de irritación peritoneal; extremidades íntegras simétricas con temblor fino y contractura de las mismas. Se indicó impregnación con fenitoína 10 mg/kg.
Se realizó TAC de cráneo simple y contrastado, en la que se observó imagen hipodensa que compromete región fronto-parietal derecha con efecto de masa, sugestiva de neoplasia que refuerza con medio de contraste (figura 1). Por lo que se le agregó manejo con dexametasona y manitol, para tratar el edema cerebral. Se realizó radiografía de tórax, la cual se encontró dentro de los límites normales y electrocardiograma con ritmo sinusal normal, hemograma normal.
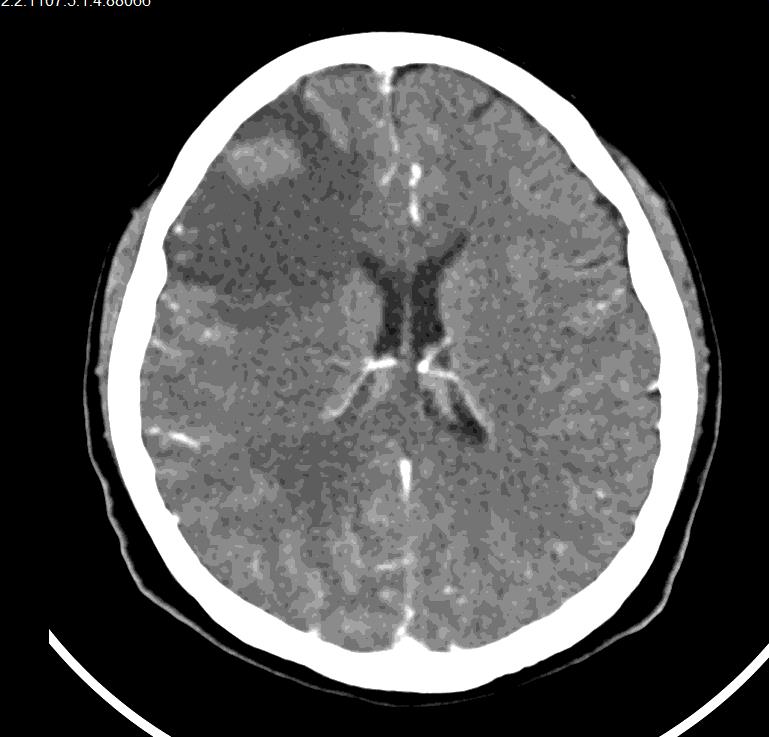
Figura 1. TAC de cráneo en planos axiales, contrastada a nivel de los ventrículos laterales ,donde se identifica supratentorial e intraxial imagen de aspecto nodular, bordes circunscritos hipodensa a la sustancia gris, con ligero reforzamiento a medio de contraste, que compromete lóbulo fronto-parietal derecho, la cual muestra importante edema perilesional con discreto efecto de masa. Sin compromiso de la línea media.
La resonancia magnética nuclear (RMN) de cráneo en secuencias T2 y FLAIR, muestra múltiples imágenes hiperintensas con centro hipointenso, las cuales tienen reforzamiento anular al medio de contraste (realce de anillo) con edema perilesional, distribuidas de manera difusa en ambos hemisferios cerebrales , las de mayor tamaño en lóbulos frontal y parietal derecho, así como en ambos hemisferios cerebelosos, (figuras 2-4). La RMN incluyó espectroscopia donde se aprecia depleción de los niveles de N- acetil aspartato así como aplanamiento de colina y un pico de lípidos (figura 5). Hasta ese momento, no se contaban con otros antecedentes relevantes; sin embargo, ante el cuadro clínico y hallazgos radiológicos se solicita serología para VIH y toxoplasma.
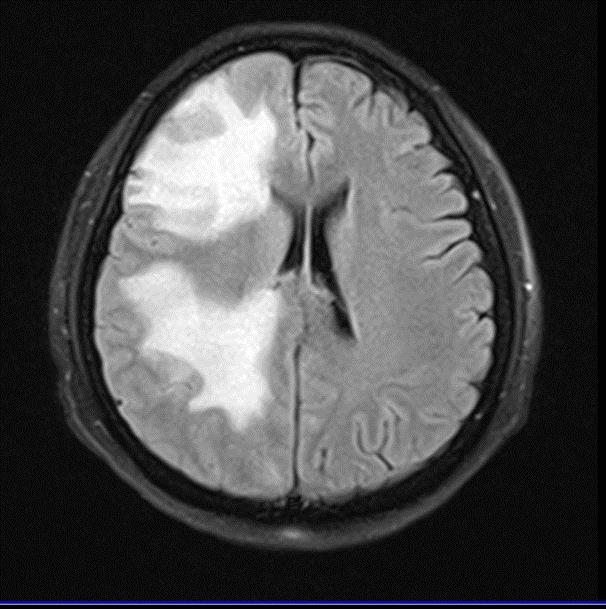
Figura 2. RM en secuencia T1 FLAIR de encéfalo a nivel de los ventrículos laterales, supratentorial e intraaxial, donde se observa múltiples lesiones hiperintensas en regiones frontal derecha y parietal ipsilateral a nivel de los ganglios basales.
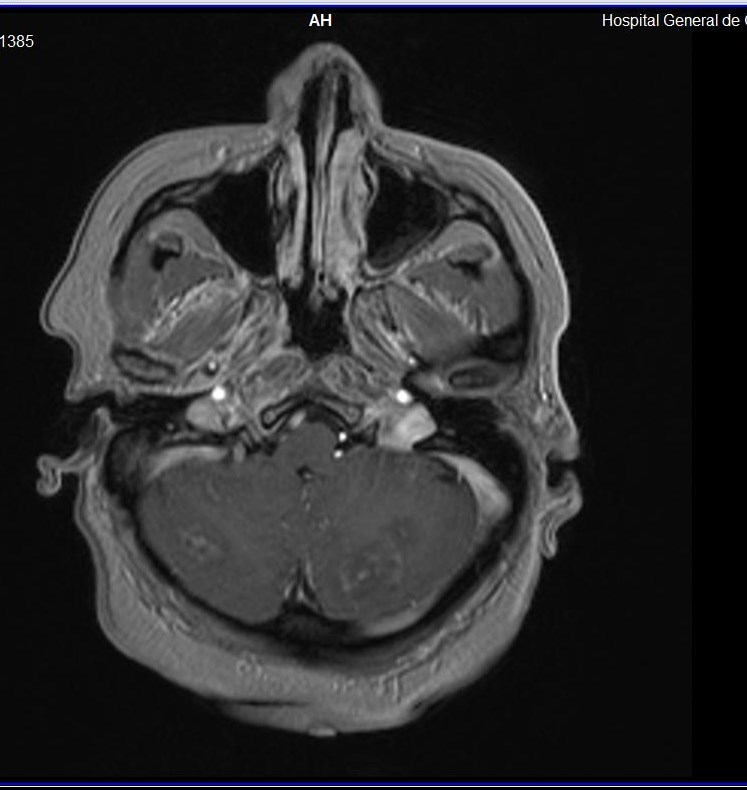
Figura 3. RM de cráneo, en secuencia T1 con gadolinio, donde se observan a nivel infratentorial e intraxial, imágenes nodulares, de bordes regulares, hipointensas , homogéneas ,localizadas en ambos hemisferios cerebelosos, en las cuales muestran reforzamiento de tipo anular a la administración de contraste, con discreto edema perilesional sin condicionar efecto de volumen.
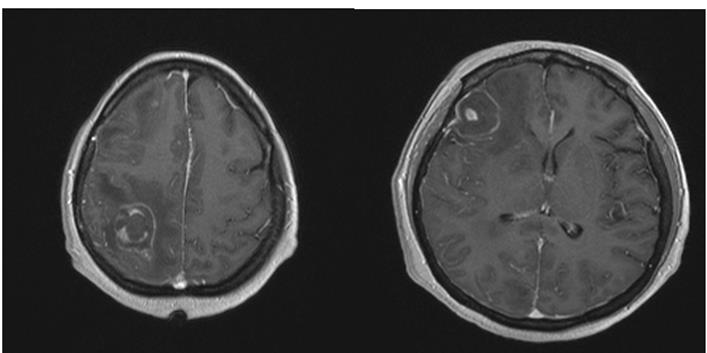
Figura 4. Resonancia magnética nuclear de cráneo en secuencia T1 con gadolinio, donde aprecian dos imágenes, nodulares, de bordes parcialmente definidos, heterogéneas, con áreas de menor intensidad en su interior, que involucran ambas sustancias; se encuentran localizadas a nivel parietal y frontal, con importante edema perilesional. Sin compromiso de las estructuras de la línea media y con reforzamiento heterogéneo de predominio anular al medio de contraste.
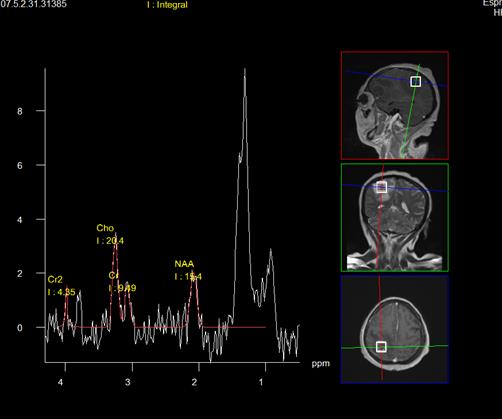
Figura 5. Espectroscopia con aplanamiento en el nivel de Naa, Cho, y pico de lípidos. Cambios los cuales descartan proceso neoformativo.
La ELISA para VIH se reportó reactivo para VIH-1, que se confirmó con estudio Western Blot. La serología por toxoplasmosis resultó altamente positiva, IgG 2,738 Ul/ml (valor de referencia menor de 1), IgM 0.237 Ul/ml (valor de referencia menor a 0.8). Rubéola IgG 170. 30 Ul/ml, IgM 0.198 Ul/ml, citomegalovirus: IgG 354.8 U/ml, IgM 0.19 U/ml. Se indicó tratamiento con trimetoprima/sulfametoxazol (TMP-SMX) 5mg/kg intravenosa cada 12 horas + ácido folínico 15 mg diarios, clindamicina 300 mg cada 8 horas.
Durante su estancia hospitalaria cursó con cefaleas, picos febriles, con reporte de urocultivo sin desarrollo bacteriano y coprocultivo con presencia de citrobacter freundii complex tratado con cefalosporinas de tercera generación; además de náuseas y vómitos, picos hipertensivos de hasta 180/130 mmHg, tratada con hidralazina, amlodipino y Losartan. Posteriormente presentó deterioro neurológico manifestado por vómitos, cefalea y agitación psicomotriz y que mejoró con la institución de medidas antiedema tales como dexametasona, furosemida y manitol con buena respuesta clínica.
Se inició con tratamiento antirretroviral: Efavirenz, una tableta de 600 mg por la noche, Truvada (Tenofovir/Emtricitabina) una tableta diaria por la noche. Se aumentó la dosis de clindamicina a 600 mg intravenosa cada 8 horas.
El 20 de febrero de 2018 la paciente presentó mejoría clínica con buena tolerancia a la vía oral, temperatura de 36° C y TA 115/70 mmHg. En la exploración física se encontró paciente consciente, alerta, cooperadora, con leve palidez de tegumentos; cardiopulmonar sin alteraciones, extremidades integras y funcionales. Se realizó TAC de control donde se observó disminución considerable de la lesión y del edema perilesional.
Se valoró egreso para el día 22 de febrero de 2018, después de 33 días de estancia hospitalaria, por presentar mejoría clínica, sin datos de inestabilidad hemodimica, ni síntomas sistémicos, con tratamiento definitivo: timetoprima/sulfametoxazol 40/800 mg, dos tabletas cada doce horas, tenofovir/emtricitabina, atazanavir, lopinavir/ritonavir, losartan, metoprolol y prednisona 5 mg una tableta cada veinticuatro horas.
DISCUSIÓN
La infección por VIH constituye un problema de salud pública importante junto con el SIDA. Las formas de presentación son variadas, que pueden incluir una infección aguda por VIH, una etapa de latencia clínica que es asintomática o manifestarse por la presencia de enfermedades oportunistas definitorias de SIDA, entre las que se incluye a la infección por Toxoplasma gondii.
En pacientes que cursan con infección por VIH, la toxoplasmosis cerebral es común cuando los conteos de CD4+ son menores de 200 células/mm (3,17,18), presentándose con una gran diversidad de signos y síntomas neurológicos, siendo los más importantes, en orden de frecuencia: cefalea, déficit motor focal y crisis convulsiones (esta última hasta en 25% de los casos) los cuales se presentaron gradualmente en el presente caso. Entre otras manifestaciones también se han descrito nauseas, vómitos, fiebre, alteraciones de la conciencia, disfonía y alteraciones visuales (14-16).
La biopsia es el estándar de oro para realizar el diagnóstico de esta infección oportunista, pero debido a que las lesiones se encuentran muy profundas y de difícil acceso, se opta por utilizar pruebas diagnósticas basadas en técnicas de neuroimagen, las más empleadas son la TAC y la RM. En la TAC se podrán observar lesiones únicas o múltiples de aspecto hipodenso, habitualmente con edema de gran intensidad, que pueden condicionar efecto de masa, que al administrar el medio de contraste, muestran un patrón de anillo que rodea la lesión (17,18), presentándose en 80-90% de los pacientes con toxoplasmosis cerebral (20). Estos no son datos patognomónicos de la neuroinfección por Toxoplasma gondii, ya que entre los diagnósticos diferenciales que muestran el patrón de anillo por el contraste se enlistan los linfomas primarios del SNC, el glioblastoma multiforme, las metástasis cerebrales, abscesos cerebrales, infartos cerebrales, entre otras (17,18). Además es útil para el diagnóstico diferencial la RMN con espectroscopia donde se describe un patrón inflamatorio habitual, que consiste en un aplanamiento en el nivel de captación de N acetil aspartato (NAA), un pequeño aumento de colina (Ch) y un pico de lípidos y lactato.
En cuanto al tratamiento de elección, se considera como régimen preferente la pirimetamina-sulfadiazina; sin embargo, en el caso de que la pirimetamina no esté disponible o exista un retraso en su obtención, se debe de usar TMP-SMX como un tratamiento alternativo. En un estudio de revisión sistemática y un metaánalisis, en el cual se evaluaron tres estudios y se compararon los regímenes actuales para tratamiento de toxoplasmosis cerebral en pacientes con SIDA, en dos de ellos se comparó la pirimetamina-sulfadiazina con pirimetamina-clidamicina, en una se comparó la primetamina-sulfadiazina con TMP-SMX; encontrando que el tratamiento pirimetamina-sulfadiazina tiene tasas similares de respuesta clínica, eficacia radiológica y seguridad, en comparación con pirimetamina- clindamicina o TMP-SMX. Por lo tanto, este estudio no identificó ningún régimen superior para el tratamiento de toxoplasmosis cerebral. Sin embargo, el tratamiento preferido a lo largo del tiempo es la pirimetamina-sulfadiazida y para los que son alérgicos o está contraindicado su uso, su alternativa habitual es la pirimetamina-clindamicina. Se tienen ciertas evidencias que con estos regímenes de tratamiento, pueden tener problemas como: reacciones adversas, una tolerabilidad deficiente, posología compleja y ausencia de formulaciones parenterales (21). Por esta razón, en el presente caso clínico el TMP-SMX es considerado como una buena alternativa, ya que es utilizado en varios entornos, principalmente en países en desarrollo como México, en la que la disponibilidad de la pirimetamina-sulfadiazida o pirimetamina-clindamicina es reducida.
CONCLUSIÓN
La toxoplasmosis cerebral es una de las infecciones oportunistas más comunes en pacientes con SIDA. Se menciona que hasta 50% de los pacientes con VIH con serología positiva para toxoplasmosis, pueden desarrollar encefalitis por infestación de este parasito; dejando secuelas neurológicas importantes y alcanzado una mortalidad del 20%.
Es relevante recordar que la reactivación del toxoplasma a nivel cerebral se da en situación de inmunodepresión intensa, por lo que hacer el diagnóstico temprano de VIH como de toxoplasmosis, es indispensable para establecer el tratamiento profiláctico y evitar así sus complicaciones en este grupo de pacientes.
AGRADECIMIENTOS
Dr. Pedro Ortiz Zolozabal por la dedicación y apoyo que ha brindado, Ing. Armando Alberto León Pérez por su orientación y atención a las consultas sobre la metodología y revisión.
REFERENCIAS
1. Castillo Tapia AN, Díaz Peña R. Seroprevalencia contra Toxoplasma gondii en pacientes pediátricos que viven con VIH. Rev Mex Pediat 2016; 83 (6): 191-197.
2. Sánchez Artigas R, Cobos Valdés D, Sánchez Cruz L, Miranda Cruz A, Camejo Roviralta L, Araujo Baptista L. La Toxoplasmosis observada como un problema no resuelto., Rev Cub Invest Bioméd 2016; Vol. 35 (3): 272- 83.
3. Parlog A, Schlüter D, Dunay IR. Toxoplasma gondii-induced neuronal alterations. Parasite Inmunology 2015; 37 (3): 159-170.
4. Mimica F, Muñoz-Zanz C, Torres M, Padilla O. Toxoplasmosis, zoonosis parasitaria prevalente en Chile: recuento y desafíos. Rev Chil infectol 2015; 32 (5): 541-9.
5. Hernández-Cortazar I, Acosta-Viana KY, Ortega-Pacheco A, Guzman-Marin E del S, Aguilar-Caballero AJ, Jiménez-Coello M. Toxoplasmosis in Mexico: epidemiological situation in humans and animals. Rev Instit Med Trop Sao Paulo 2015 Marzo-Abril; 57( 2): 93-103.
6. Brito de Oliveira Gabriela , Lopes da Silva MA, Batista Wanderley L, da Cunha Correia C, Caetano BrandãoFerreira E, de Medeiros ZM, et al. Cerebral toxoplasmosis in patients with acquired immune deficiency syndrome in the neurological emergency department of a tertiary hospital. Clin Neurol Neurosurg 2016; 150: 23-6.
7. González Espinosa LE, Rio Lozano JM, Gómez Viera N, Garzón Cutiño L, Dueñas Ojeda Y. Neurotoxoplasmosis como complicación neurológica de la infección por el virus de la inmunodeficiencia humana: Presentacion de caso. Rev Cub Med 2017; 56 (2):126-32.
8. Lamotte Castillo JA. Infección por VIH/sida en el mundo actual. Medisan 2014 Junio-Julio; 18 (7):993-1013.
9. Díaz Díaz A, Aristizábal BH. Métodos tradicionales y moleculares en el diagnóstico de la toxoplasmosis y su aplicación en el contexto clínico. Medicina U.P.B. 2013; 32 (1): 54-67.
10. Corti M, Villafañe MF, Palmieri O, Yampolsky C, Millet G. Aporte de las neuroimágenes al diagnóstico del compromiso del sistema nervioso central en la enfermedad HIV/sida. Rev Arg Radiol 2007; 71 (1):37-44.
11. Cornejo Saucedo MA, Sifuentes Díaz E, Ríos Holgado IM, Soto Cárdenas, MJ. Protocolo de profilaxis infecciosa en la infección por VIH. Medicine 2014; 11(49):2920-3.
12. Harker KS, Ueno N, Lodoen M B. Toxoplasma gondii dissemination: a parasite’s journey through theinfected host. Parasite Inmunology, 2015; 37(3):141-9.
13. Aljure V de J , Pulido Arias EA , Rodríguez Monroy JA , Rodríguez Mateus MN , Ramos Hernández JA. Diagnóstico diferencial de lesiones cerebrales con realce en anillo en tomografía computarizada y resonancia magnética. Duazary 2016; 13(2):149-58.
14. Hernandez AV, Thota P, Pellegrino D, Pasupuleti V, Benites‐Zapata VA, Deshpande A. et al. A systematic review and meta-analysis of the relative efficacy and safety of treatment regimens for HIVassociated cerebral toxoplasmosis: is trimethoprimsulfamethoxazol a real option? HIV Medicine 2017 February; 18(2):115-24.





