Criterios de Beers en el uso de fármacos para adultos mayor con patologías crónicas.
Beers criteria in the use of drugs for older adults with chronic pathologies.
Autores: Eva de la Luz Méndez Hernández, Irma Ortega Sánchez, Alan Jesús Romero Sánchez.
Sede: Facultad de Medicina de la Benemérita Universidad Autónoma de Puebla.
Correspondencia: Irma Ortega Sánchez
Recibido: 15 octubre 2019.
Aceptado: 26 febrero 2020
RESUMEN
Introducción: Los adultos mayores constituyen un grupo poblacional cada día en aumento, la mayoría con antecedente de enfermedades crónicas degenerativas y síndromes geriátricos lo que puede propiciar la polifarmacia, y 40-50% la probabilidad de generar una reacción adversa. Objetivo: Analizar el uso de medicamentos utilizando los criterios de Beers, en adultos mayores en un centro de salud del estado de Puebla. Material y Métodos: Análisis de expedientes clínicos y encuestas en un periodo de octubre a diciembre de 2018. Resultados: Análisis de 118 expedientes; destaca el uso de 9 medicamentos diarios, los fármacos más utilizados fueron antihipertensivos (31%), e hipoglucemiantes orales (35%) pacientes. Discusión: Los valores mostrados en el estudio se relacionan con estudios geriátricos previos sobre la interacción farmacológica, como la descrita por A. López-Sáez, en la prescripción inadecuada de medicamentos en adultos mayores, donde la prevalencia de utilización de medicamentos potencialmente inadecuados fue del 23%, además de otros artículos que describen la utilidad de los criterios de Beers para identificar prescripciones que no deber ser utilizadas tanto en hospitales como en clínicas de primer nivel. Conclusiones: Actualmente la polifarmacia es un problema que se está incrementado, al igual que la población geriátrica. Una buena prescripción farmacológica previene efectos adversos, mejorar la calidad de la atención y por lo tanto mejorar la calidad de vida en el envejecimiento.
Palabras clave: polifarmacia, adultos mayores, pluripatologías crónicas.
Background: Older adults are a population group every day increasing, most with a history of chronic degenerative diseases and geriatric syndromes which may lead to Polypharmacy and a 40% to 50% the probability of generating an adverse reaction. Objective: To analyze the use of drugs using the Beers criteria, seniors at a health center in the State of Material and methods: analysis of clinical records and surveys Puebla in a period from October to December of 2018. Results: Analysis of 118 records; highlights the use of 9 daily medications, the most commonly used drugs were antihypertensives (31%), and oral hypoglycemic (35%) patients. Discussion: The values shown in the study are related to previous geriatric studies on pharmacological interaction, such as that described by A. López-Sáez, in the inappropriate prescription of medications in older adults, where the prevalence of use of potentially inappropriate medications was 23%, in addition to other articles that describe the usefulness of the Beers criteria to identify prescriptions that should not be used in both hospitals and first-level clinics. Conclusions: Polypharmacy is currently a problem that is being increased, as well as the geriatric population. A good prescription drug prevents adverse effects, improves the quality of care and therefore improves the quality.
Keywords: polypharmacy, elderly, Beers criteria, pluripathology.
INTRODUCCIÓN
La población geriátrica en México está creciendo a pasos acelerados, requiriendo la necesidad de indicar tratamientos específicos y seguros, que aseguren la tolerabilidad y su uso sea eficaz. Desde hace varios años ha aumentado de forma gradual la utilización de múltiples fármacos en el tratamiento de un solo paciente geriátrico, lo que conocemos como polifarmacia. Este fenómeno en las poblaciones mayores de 65 años es motivo de preocupación en todo el mundo, no solo por los costos económicos, sino por el número creciente de efectos colaterales, algunos incluso mortales, que se generan de una mala prescripción farmacológica(1).
Las proyecciones poblacionales para 2050 estiman que la esperanza de vida en México llegará a 83 años, los adultos mayores de 65 años o más que en el 2010 representaban 9% pasarán a ser 28% de la población, y uno de cada tres mexicanos tendrá 65 años de edad o más, representando hasta un tercio de la población total. La OMS pronostica que de aquí al año 2050 la cantidad de ancianos que no pueden valerse por sí mismos se multiplicará por cuatro en los países en desarrollo y muchos pierden la capacidad de vivir independientemente porque padecen limitaciones de la movilidad, fragilidad u otros problemas físicos o mentales(2).
El fenómeno trae consigo mayor necesidad de asistencia a largo plazo, aumentando la demanda de servicios de salud, con capital humano que deberá estar capacitado para atender las necesidades de la población envejecida, lo que implica la identificación de fármacos potencialmente inadecuados al indicar tratamiento farmacológico, la seguridad de estos, ya que no siempre son necesarios, de lo contrario será mayor la probabilidad de reacciones adversas(3-5).
MATERIAL y METODOS
Estudio descriptivo, transversal, prospectivas, observacional que se llevó a cabo en la población geriátrica de la clínica de primer nivel de atención Santa Catarina, de la Secretaria de Salud del estado de Puebla, en un periodo de 3 meses. Se establecieron dos periodos de estudio en los cuales se incluyeron pacientes mayores de 65 años de edad. El primero en captura de datos de la población y el segundo en la observación directa de la consulta médica hacia ese grupo etario, así como la revisión de historias clínicas y expediente en su totalidad. Los pacientes que cumplieron con los criterios de inclusión, constituyeron el grupo de estudio de los que se recogieron variables de la historia clínica, consulta médica correspondiente, diagnósticos previos de enfermedades crónicas, número de medicamentos, numero de reacciones adversas, edad, escolaridad, fármacos de consumo habitual.
El análisis estadístico, se realizó con el programa SPSS versión 23, con unas diferencias significativas con un margen de error < 5%.
RESULTADOS
De un total de 118 pacientes que cumplieron con los criterios de inclusión, se destacó el uso de hasta 9 medicamentos diarios, El rango de edad fue de 65 a 87 años, se obtuvo una media de edad de 70 años, los grupos más numerosos fueron los de 65 (15%), 68 (14%) y 66 (12%) años. De acuerdo a la distribución por género 71% del total de la población fueron mujeres, género masculino con 28.8%, con una relación de 3:1.
Los índices de escolaridad revelaron una escolaridad nula en 26% de la población general, escolaridad primaria concluida 55%, lo que refleja un déficit educacional, sólo 3% del total presentaron un nivel medio superior concluido.
Una causa importante de la polifarmacia es la pluripatología, marcando un efecto de prescripción en cascada y aumento en el consumo de medicamentos, la principal comorbilidad fue Diabetes mellitus e Hipertensión arterial que se presentó en 44%, y la asociación de tres patologías sólo en 17% de la población se observada.
Los fármacos más utilizados fueron hipoglucemiantes orales (Glibenclamida) en 35% pacientes y antihipertensivos (Captopril) en 30% de pacientes, acorde a la relación de las patologías crónicas más frecuentes, utilizando dosis de 5 mg en caso de Glibenclamida cada 8 horas, lo que genera un foco de riesgo por la incidencia de hipoglucemias crónicas en el adulto mayor. Las principales interacciones farmacológicas se reflejaron con los AINEs.
Se comprobó la polifarmacia de acuerdo al concepto establecido por la OMS, con un mínimo de tres medicamentos ingeridos de forma diaria en 19% de pacientes de la población, la ingesta de cuatro medicamentos en 33% del total y 31% con consumo diario de cinco medicamentos (Fig. 1). Pacientes con más de tres patológicas crónicas consumen de cuatro a nueve fármacos al día desde hace 2 años, lo cual evidencia la necesidad del uso de criterios contra la polifarmacia.
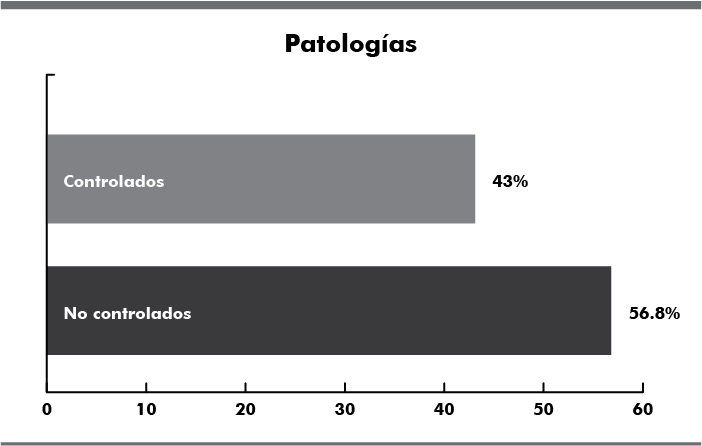
El control de enfermedades crónicas en esta población geriátrica solo se logró en 43% del total de la muestra prevaleciendo patologías descontroladas en 56.8% como se observa (Fig. 2), el aumento en la prescripción de medicamento de manera no controlada intentando alcanzar las medias terapéuticas, generando una polifarmacia franca.
El número de reacciones adversas producidas por los fármacos que integraban el cuadro base de la clínica fue de 32% del total de la población, denotando un riesgo moderado para los adultos mayores de la comunidad, entre las principales manifestaciones clínicas observadas existían en orden de frecuencia hipotensión, rash, náuseas y estreñimiento.
Figura 1. Número de medicamentos ingeridos al día por adultos mayores de 65 años de edad en unidad de primer nivel de atención de Santa Catarina del estado de Puebla
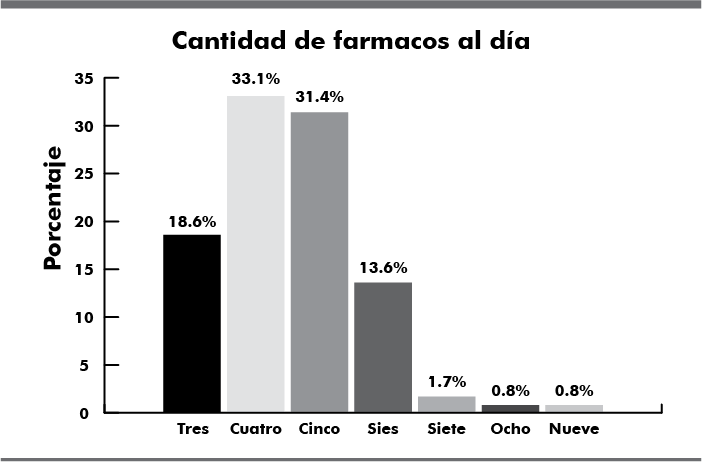
Figura 2. Total de la población geriátrica con patologías crónicas controladas en la clínica Santa Catarina del estado de Puebla.
DISCUSION
Los adultos mayores tienen de 40-50% de probabilidades de generar una reacción adversa a los fármacos, explicable por la disminución marcada de la función orgánica, por la afectación de la distribución tisular, y la reducción de los niveles séricos de albumina que provoca mayor concentración de la droga circulante libre. La morbilidad múltiple que acompaña al envejecimiento, facilita comprender el aumento del consumo de drogas en este grupo, debido a la presencia de diversas enfermedades, lleva en ocasiones a una prescripción en cascada por parte del médico o a una automedicación por el propio paciente, con un elevado número de fármacos, lo que se conoce como polifarmacia, la cual es definida como el consumo regular de tres o más medicamentos diarios(6).
La prescripción inapropiada en el adulto mayor provoca el riesgo de sufrir efectos adversos mayores al beneficio clínico, por una mala selección del medicamento o de su dosis por parte del médico tratante. Sin tomar en cuenta que existen alternativas terapéutica más seguras y eficaces, también incluye el uso de fármacos con una mayor frecuencia o mayor duración que la indicada, el riesgo elevado de interacciones medicamentosas y duplicidad de fármacos de la misma clase(7).
Clasificación de fármacos con mayor índice de reacciones adversas:
Opiáceos; La morfina exhiben una vida media más prolongada y una menor metabolización en los ancianos, lo que puede provocar problemas de depresión respiratoria.
AINES; El ácido acetilsalicílico causan con mayor frecuencia irritación de la mucosa gastrointestinal, gastritis y problemas de hemorragia digestiva que en ocasiones puede ser mortal. Pueden generar otros trastornos como Hiperkalemia e insuficiencia renal irreversible además.
Anticoagulantes: La warfarina en su acción inhibidora de la síntesis de vitamina K y los factores dependientes, es factible la aparición de hemorragias como complicación por lo que debe controlarse con gran precaución el tiempo de protrombina.
Medicamentos Cardiovasculares; El volumen de distribución depende de la masa magra que esta disminuida en los ancianos. Los bloqueadores de los canales de calcio; Verapamilo o Diltiazem, producen efectos mayores a los esperados en los ancianos.
Psicofármacos; Los neurolépticos producen más efectos adversos en ancianos, y deben ser estrictamente monitoreados por el riesgo producir depresión respiratoria o fracturas. El litio, puede producir variaciones del funcionamiento renal.
Hipoglucemiantes; Se recomienda como una meta terapéutica una HbA1C menor de 7% en los adultos mayores diabéticos con una expectativa de vida a 10 años, en los adultos mayores frágiles o con múltiples comorbilidades, la meta de HbA1C es menor a 8%.
Fármacos de tránsito intestinal; Valorar si es posible suspender alguno que cause estreñimiento o reiniciar alguno que promueva la movilidad intestinal y que hubiera sido suspendido recientemente(8).
La prescripción inapropiada incluye la no utilización o subutilización de fármacos beneficiosos que, a menudo no se prescriben en el paciente geriátrico. En general, un fármaco se considera adecuado o apropiado cuando presenta una evidencia clara que apoya su uso en una indicación determinada, por lo que debe evaluarse el costo-efectividad(9-11).
Según la Organización Mundial de la Salud en el 2016, más del 90% de los adultos mayores toma un medicamento por semana, más del 40% usan cinco diferentes, y 12% más de 10 por semana, entre los medicamentos más utilizados están los antidepresivos, los analgésicos, antiinflamatorios, vitaminas y laxantes, benzodiacepinas, así como protectores gástricos. Los efectos adversos que se puede presentar son muy frecuentes y se considera que 28% de los mismos pueden ser prevenidos cuando se conoce la farmacocinética y farmacodinamia en el adulto mayor (12-15).
Los valores mostrados en el estudio se relacionan con estudios geriátricos previos sobre la interacción farmacológica, en la prescripción inadecuada de medicamentos en adultos mayores, donde la prevalencia de utilización de medicamentos potencialmente inadecuados fue del 23%, además de otros artículos que describen la utilidad de los criterios de Beers para identificar prescripciones que no deber ser utilizadas tanto en hospitales como en clínicas de primer nivel(16-18).
CONCLUSIÓN
Actualmente debido a la transición epidemiológica y poblacional la polifarmacia es un problema que se está incrementado, al igual que la población geriátrica. Una buena prescripción farmacológica puede prevenir este problema, el uso de criterios establecidos es un concepto poco utilizado desde el primer nivel de atención, a pesar del número de complicaciones que esto produce. Los resultados obtenidos en el estudio realizado destacan una necesidad creciente sobre el uso de las herramientas como los criterios de Beers.
Conflicto de intereses: Los autores declaran no tener conflicto de intereses.
Financiamiento: No hubo fuentes de financiamiento para este trabajo
REFERENCIAS
- Ramos-Cedeño AM, Milian-Vázquez PM, Fonseca-León JL, Quiroz- Enríquez M. Determinación de polifarmacoterapia en pacientes Geriátricos de un consultorio del médico de la familia en Cienfuegos, Rev Cub Farm. 2000; 34(3):170-4.
- Nascher IL. Geriatrics. N Y Med J: 1909; 90:358-9.
- López-Sáez A, Sáez-López P. Paniagua-Tejo S. Tapia-Galán MA. Prescripción inadecuada de medicamentos en ancianos hospitalizados según Criterios de Beers, Farm Hosp. 2012; 36(4): 268-74.
- Ávila-Fematt FM. Definición y objetivos de la Geriatría, El Residente. 2010; 2:49-54.
- Gutiérrez-Robledo L, Gutiérrez-Ávila JH. Envejecimiento humano. México: Instituto de Geriatría. 2010.
- Gómez-Dantés O, Sesma S, Becerril VM, Knaul FM, Arreola H. Frenk J. The health system of Mexico, Salud Públ Mex. 2011; 53: Supl. 2, S220-232.
- Guía de práctica clínica para la prescripción farmacológica razonada para el adulto mayor. México: Secretaria de Salud, 2010.
- Roca-Socarras AC, González-Morales M, Blanco-Torres K, Calero- González LM, Rodríguez-Gurri D, Oropeza-Pupo DI. Prescripción adecuada de fármacos en el adulto mayor, Correo Científ Méd Holguín. 2008; 12(3):2-9.
- Instituto Nacional de Geriatría. Enseñanza de la Geriatría en México. Marzo 2018, Gobierno Federal de México. http://www.geriatria.salud.gob.Mx/contenidos/ensenanza/ensenanza-geriatria.html.
- Candela- Marroquín E, Mateos-Iglesia N, Palomo-Cobos L. Adecuación de la prescripción farmacéutica en personas de 65 años o más En centros de salud docentes de Cáceres, Rev Esp Sal Públ. 2012; 86:419-34.
- Kane R, Ouslander J, Abrass I. Farmacoterapia en Geriatría Clínica. Cuba: Tercera edición. 2009.
- Mud-Castelló F, Mud-Castelló S, Rodríguez-Moncho MJ, Ivorra-Insa MD, Ferrándiz-Manglano ML. Detección de prescripciones potencialmente inapropiadas en pacientes ancianos: estudio descriptivo en dos farmacias comunitarias, Farm Comunit. 2014; 6(2):20-6.
- Kameyana-Fernández L. Valoración geriátrica integral, El Residente 2010; 5 (2):55-65.
- Peralta ML, Valdivia FJ, Hernández M, Medina GR, Cordero MA, Baca J, et al. Guía de práctica clínica Prescripción farmacológica en el adulto mayor, Rev Med IMSS. 2013; 51(2):228-39.
- Rodríguez JA, Orozco-Hernández JP, Marín-Medina DS. Polifarmacia y prescripción de medicamentos potencialmente no apropiada, Rev Méd Risaralda. 2016; 22(1): 52-7.
- Serra-Urra M, Meliz G, Luis J. Polifarmacia en el Adulto mayor, Rev Hab Cienc Méd2013; 12(1):142-51.
- Buitrago Ramírez F. Methods for measuring the suitability of pharmacological treatment in the elderly with multiple conditions and on multiple drugs, Atn Prim. 2013 Jan; 45(1):19-20.
- López-Sáez A, Sáez-López P, Paniagua-Tejo S, Tapia-Galán MA. Prescripción inadecuada de medicamentos en ancianos hospitalizados según criterios de Beers, Farm Hospital. 2012; 36(4):268-74.




