CLINICAL PROFILE WOMEN WITH AND WITHOUT HUMAN PAPILOMA VIRUS INFECTION IN QUINTANA ROO
Alma Rosa Guarneros-Cuellar1, Patricia Teresa Reyes-Gabino1, María Valeria Jiménez-Baez2, Luis Sandoval-Jurado2
1 Unidad de Medicina Familiar 16, Cancún. Instituto Mexicano del Seguro Social. Delegación Quintana Roo. México.
2 Coordinación Auxiliar Médica de Investigación en Salud. Instituto Mexicano del Seguro Social. Delegación Quintana Roo, México.
Correspondencia: Alma Rosa Guarneros-Cuellar. Calle 20 Mz 86 Lt 17 planta baja, región 96, Cancún, Benito Juárez, Quintana Roo, México. C.P. 77400. Correo electrónico: etoilenuit@live.com.mx
Recibido: 30 de agosto de 2016.
Aceptado: 20 de septiembre de 2016.
RESUMEN
Introducción. La infección por virus del papiloma humano (IVPH) constituye la principal etiología para cáncer cervicouterino (CaCu) cuando se asocia a un perfil clínico definido por factores de riesgo. El objetivo del estudio fue describir el perfil clínico de mujeres con y sin IVPH detectado por Papanicolaou en una clínica de atención primaria del estado de Quintana Roo.
Materiales y método. Estudio descriptivo analítico realizado en 281 mujeres de 21 a 64 años con pruebas de Papanicolaou, en quienes se identificó perfil clínico y sus diferencias con y sin IVPH. Como prueba estadística se utilizó test de Student y Chi cuadrado de acuerdo al tipo de variable y se consideró significativo un valor de 0.05. Se determinó razón de prevalencia (RP) de acuerdo al grupo.
Resultados. El promedio de edad de las mujeres de estudio fue 38.46 ± 2.9 años; 79 pacientes (28,1%) con IVPH y 202 (71,9%) sin IVPH; se encontró que las pacientes tuvieron 3.9 y 2.32 parejas sexuales para mujeres con y sin IVPH. La frecuencia de toma de citología fue de 4.42 años [IC95% (1.1-1.9)] y 1.92 años [IC95%1.0-1.9] para mujeres con y sin infección respectivamente. Para IVPH se encontró una RP=0.66, antecedentes de virus de la inmunodeficiencia humana (VIH) RP=7.77, enfermedades de transmisión sexual RP=1.17 y antecedentes familiares de CaCu RP=1.73.
Conclusiones. El perfil clínico de las mujeres con IVPH en Quintana Roo difiere a lo reportado en estudios internacionales en cuanto a edad, escolaridad, gestaciones y número de parejas. Siete de cada 10 mujeres portadoras de VIH tiene riesgo de desarrollo de IVPH. Factores como VIH, enfermedades de transmisión sexual y antecedentes familiares de CaCu incrementan el riesgo de IVPH.
Palabras clave: enfermedades de transmisión sexual, neoplasias del cuello uterino, prueba de Papanicolaou, factores de riesgo.
ABSTRACT
Introduction. Human papillomavirus Infection (HPVI) is the main etiology for cervical cancer when associated with a clinical profile defined by risk factors. The aim of the study was to describe the clinical profile of women with and without HPVI detected by Papanicolaou in a primary care clinic in the state of Quintana Roo.
Materials and method. Analytical descriptive study of 281 women aged 21 to 64 years with Pap test, who was determined in Clinical Profile and differences with and without HPVI. As statistical test Student test and Chi square according to the type of variables was used, a value of 0.05 was considered significant. RP (prevalence ratio) was determined according to the group.
Results. The average age of women of study was 38.46 ± 2.9 years; 79 patients (28.1%) with HPVI and 202 (71.9%) without HPVI; It was found that patients had 3.9 and 2.32 sexual partners for women with and without HPVI. The frequency of making cytology was 4.42 years [95% CI (1.1-1.9)] and 1.92 years [95% CI 1.0-1.9] for women with and without infection respectively. To HPVI found a PR = 0.66, background of human immunodeficiency virus (HIV) RP = 7.77, sexually transmitted diseases RP = 1.17 and a family history of cervical cancer RP = 1.73.
Conclusions. The clinical profile of women with HPVI in Quintana Roo differs from that reported in international studies in terms of age, education, number of pregnancies and couples. Seven out of 10 women living with HIV are at risk of developing HPVI. Factors such as HIV, STD and family history of cervical cancer increases the risk of transmission HPVI.
Keywords: sexually transmitted diseases, uterine cervical neoplasms, Papanicolaou test, risk factors.
INTRODUCCION
La infección por virus del papiloma humano (IVPH) en genitales es causa frecuente de consulta en atención primaria, y es una de las enfermedades de transmisión sexual más comunes solo por debajo de la cervicovaginitis (1). Este virus infecta la piel y las membranas mucosas y produce proliferaciones benignas o papilomas que bajo ciertas circunstancias pueden experimentar transformación maligna. Existen evidencias epidemiológicas y moleculares de la estrecha relación del VPH en el desarrollo del carcinoma cervical y sus precursores, ya que se ha demostrado que arriba de 90% de los carcinomas cervicouterinos (CaCu) contienen ADN de algún tipo de VPH (2, 3).
El CaCu es el cuarto cáncer más frecuente en las mujeres, con un estimado de 530.000 nuevos casos en 2012, lo que representa el 7,5% de todas las muertes por cáncer en mujeres; del total estimado, más de 270.000 son muertes por CaCu cada año y más de 85% de ellas se producen en la regiones menos desarrolladas (4).
En estados Unidos, de 2008 al 2012 se presentaron anualmente 38.793 cánceres asociados y cerca de 23.000 casos fueron en mujeres. El CaCu fue el más común de ellos (5), con un promedio de 11.771 casos, este virus se encuentra en 91%, donde genotipos de alto riesgo oncogénico (16 y 18) son causa de 66% del total de casos (6).
El Instituto Nacional de Estadística, Geografía e Información (INEGI), reportó en el 2012 que los tumores malignos fueron la tercera causa de defunción en México con un porcentaje de 14,1%, de los cuales el CaCu presentó una tasa de 11.3 defunciones por cada 100 mil mujeres, la cual disminuyó en comparación a la tasa reportada en 2001 de 19 muertes por cada 100 mil mujeres.
Por otra parte, el informe del Instituto Nacional de las Mujeres en el 2015 reportó una tasa de defunciones en Quintana Roo de 15.2 muertes por cada 100 000 mujeres, por encima de la mortalidad causada por el cáncer de mama de 9.7 muertes por cada 100 000 mujeres (7).
A pesar de ser la IVPH la causa necesaria para la aparición de CaCu (8), se reconoce que por sí sola no es suficiente, puesto que 90% a 95% de las mujeres eliminan el virus sin desa¬rrollar cáncer (9); la persistencia del virus en el epitelio cervical (10% de la población), depende de la respuesta inmune del tracto genital inferior femenino y de los factores genéticos, ambientales, nutricionales y culturales. La suma de estos factores genera riesgo de desarrollar lesiones precursoras y CaCu (2,8,9). Se han descrito los factores de riesgo propios del agente y los propios del hospedero (modificables y no modificables):
1.- Propios del agente.- Potencial oncogénico de los genotipos de alto riesgo (16, 18) (2).
2.- Del Huésped: a) Genéticos o no modificables.- La susceptibilidad genética a la IVPH determina un riesgo individual de desarrollar el cáncer cervical y resulta importante la respuesta inmunológica del organismo, pues actúa como un potente mecanismo de resistencia al desarrollo de tumores (3). b) Modificables.- Edad al primer coito antes de los 20 años y especialmente antes de los 18(10); enfermedades de transmisión sexual como la vaginosis bacteriana, herpes genital chlamydiasis, trichomoniasis, candidiasis vulvovaginal y virus de inmunodeficiencia humana (VIH)(14); promiscuidad sexual de al menos un miembro de la pareja, ya que se han asociando a virus de alto riego con el número creciente de compañeros sexuales (14,15); multiparidad, ya que durante el embarazo se produce una depresión inmunológica y de los folatos en la sangre, asociado a un incremento de lesiones intraepiteliales mientras más embarazos tenga la mujer; el hábito tabáquico, ya que los componentes del humo tienen una acción carcinogénica atribuida a la nicotina; uso de anticonceptivos hormonales por más de cinco años (1); deficiencias en el sistema inmunológico que inducen trastornos en la sucesión de los pasos necesarios para que las respuestas inmune celular y humoral sean efectivas(VIH) (8).
La incidencia de CaCu continua siendo un problema de salud pública (11), ya que se ha demostrado que su método de tamizaje (citología) tiene una sensibilidad de 75% y especificidad de 95%, con una tasa de resultados falsos negativos que varia de 5-50%, pero al repetir el estudio, esta tasa disminuye de 1-2%(12), por lo que su éxito en estos programas no reside en la sensibilidad de la prueba, si no la repetición constante de la misma y en el seguimiento sistematizado de mujeres con anormalidades citológicas (12,13).
Los programas de detección y control de CaCu en México son fundamentados en la epidemiología, y en las acciones de prevención se incluyen tres niveles: primaria (promoción de la salud), secundaria y terciaria (2). Por lo tanto, el objetivo del estudio fue describir el perfil clínico de pacientes con y sin IVPH en una unidad de atención primaria de la ciudad de Cancún, Quintana Roo, México.
MATERIALES Y MÉTODO
Se llevó a cabo un estudio descriptivo analítico y comparativo en una unidad de medicina familiar del Instituto Mexicano del Seguro Social en la ciudad de Cancún Quintana Roo, México durante el año 2014. La unidad médica de estudio fue elegida de forma aleatoria de un total de ocho posibles en el estado, con una población total de 60.718 mujeres en edad reproductiva. Se estimó una muestra de 281 pacientes de 21 a 64 años de edad, a quienes se les realizó citología de cérvix; se excluyeron los expedientes que no completaron los datos del instrumento de recolección.
El perfil clínico se definió con: la edad, estado civil, escolaridad, frecuencia de detección, inicio de vida sexual, número de parejas sexuales, infecciones de transmisión sexual, infección por virus de inmunodeficiencia humana, número de gestaciones, métodos de planificación familiar, tiempo de uso del último método anticonceptivo, tabaquismo y antecedentes familiares de CaCu. Los criterios para el diagnóstico citológico de IVPH fueron los establecidos en el Programa de diagnóstico precoz de cáncer cérvicouterino: la presencia de coilocitos, disqueratosis, binucleación o queratinización en las muestras útiles obtenidas.
A partir de la revisión de varios instrumentos que han sido empleados con éxito en el estudio del perfil clínico en mujeres con IVPH (8,11,14,15) se confeccionó un cuestionario de catorce ítems, que permitió obtener información sobre las variables.
El sesgo de selección se controló a través de la aleatorización del total de citologías realizadas en 2014 (1,048), de las cuales, se extrajeron los casos utilizando una tabla de números aleatorio. Para evitar sesgo de información, se consultó por una sola persona la hoja de citodiagnóstico y expediente clínico. Así mismo, el análisis estadístico fue realizado por personal ajeno a la investigación.
Se realizó la determinación del tamaño de muestra, considerando una población de mujeres de 21 a 64 años, adscritas a la unidad de atención primaria, que se realizaron Papanicolaou en el 2014. Se asignó un nivel de confianza de 95%, precisión de 3%, con una prevalencia esperada de conocimiento bueno de 5% de acuerdo al cálculo con el programa STATS con una muestra ajustada de 281 expedientes.
Las variables de edad, inicio de vida sexual, número de parejas sexuales, número de gestaciones, tiempo de uso de método de planificación familiar (MPF) y tiempo de toma de citología se expresaron en frecuencias y porcentajes; posteriormente se compararon resultados de mujeres con resultado positivo y sin el de IVPH. La información recolectada de las 281 mujeres se capturó en el programa SPSS versión 20.0 para Windows 10. Se utilizó estadística descriptiva (medidas de tendencia central y dispersión) y porcentajes. El análisis bivariado se realizó con la prueba Chi cuadrada y t de Student, de acuerdo al tipo de variable.
RESULTADOS
Se estudiaron 281 expedientes de mujeres de 21 a 64 años en una unidad médica de atención primaria, a quienes se les realizó Papanicolaou, de las cuales el promedio de edad fue de 38.46 ± 2.9 años.
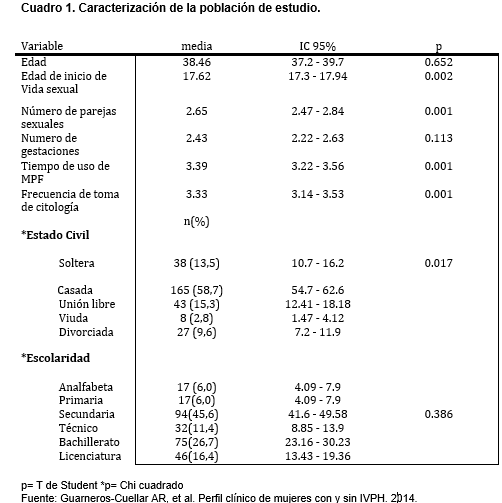
En relación a las frecuencias, se observó que el inicio de vida sexual activa más frecuente fue a los 17.62 años; además, se encontraron los siguientes promedios: de parejas sexuales 2.65, de gestaciones 2.43 y de tiempo de uso de MPF 3.39 años. También se observaron las características generales de la población. Ver cuadro 1.
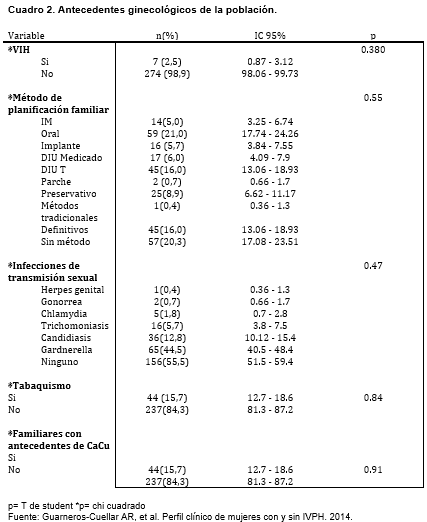
Los datos referentes a los antecedentes ginecológicos se observan en el cuadro 2, cabe mencionar que las infecciones de transmisión sexual por gardnerella se presentó en 44,5% de las mujeres de estudio.

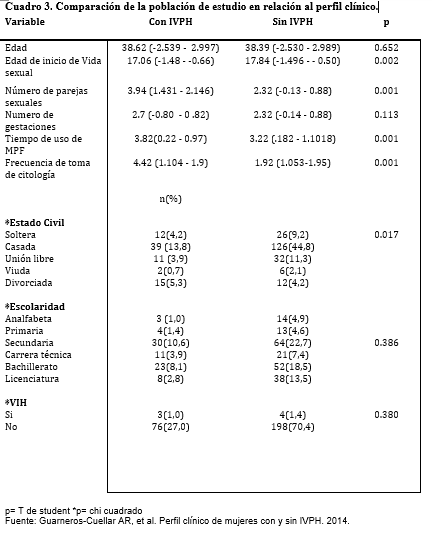
Las diferencias del perfil clínico entre pacientes con y sin IVPH se aprecian en el cuadro 3; se encontró diferencia significativa en la edad de inicio de vida sexual, número de parejas sexuales, tiempo de uso de MPF en mujeres, frecuencia de toma de citología con IVPH y estado civil (p < 0.05).
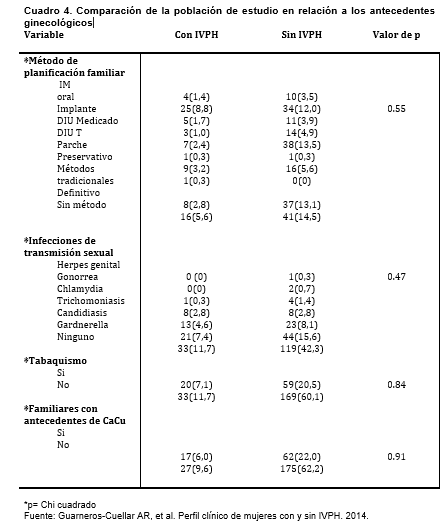
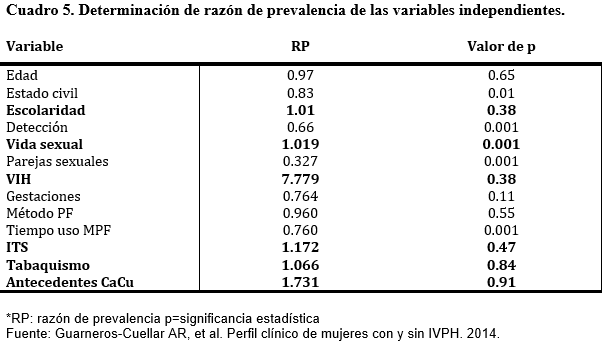
En el cuadro 4 se observan las diferencias entre algunos factores de riesgo y en el cuadro 5, los resultados de la razón de prevalencia por factores, donde se encontró mayor riesgo en pacientes con VIH, ITS y antecedentes de CaCu.
DISCUSIÓN
La IVPH sigue siendo un tema de relevancia para el estudio de poblaciones de mujeres en el mundo, con mayor importancia para poblaciones latinas debido a su prevalencia. La edad media de presentación de IVPH en este estudio fue de 38.46 ± 2.9 años, lo cual difiere ligeramente a lo reportado por Nuñez y cols., quienes encontraron mayor prevalencia de infección en menores de 35 años de edad. En la escolaridad, estos autores reportaron menos de 11 años cursados (42,6%)(15), dato similar con el presente estudio, en el cual predominó la escolaridad secundaria (45,6%); también se encontró en esta investigación un riesgo limítrofe para IVPH en esta variable de estudio (RP= 1.010), lo que difiere de Bennani y cols. que mostraron una correlación significativa entre IVPH y el nivel educativo, siendo más frecuente en mujeres analfabetas (69,0%), así como también correlacionaron con un número de gestaciones mayor a 5 (44%) (16), dato diferente a los resultados de esta investigación, en la cual se encontró que la IVPH es más frecuente en pacientes con 2.7 gestaciones.
Confortini y cols. reportaron un factor de riesgo de 5 parejas sexuales para IVPH (17), este estudio por el contrario no encontró este factor como un riesgo; sin embargo, si existe diferencia en el número de parejas sexuales de mujeres con IVPH (3.9 parejas) y mujeres sin IVPH (2.3 parejas).
Salazar y cols. (9) encontraron relación entre el uso de anticonceptivos orales y el desarrollo de displasia, siendo mayor si coexistía con IVPH (68,0%); se observó mayor incidencia de IVPH en mujeres con uso de anticonceptivos orales mayor a 5 años (9), en el presente estudio no se encontraron resultados significativos, pues solo 25 pacientes (8,8%) utilizaban el método al momento del estudio, con un tiempo de uso menor a 4 años (3.82, .226-.974 p.0001).
Moscicki y cols. compararon grupos de mujeres infectadas con VIH, quienes presentaron IVPH en el 37,7% (18). En el presente estudio se reportaron 7 casos (2,4%), de los cuales 3 (1.0%) presentaron IVPH, lo cual se traduce en un riesgo significativo de 7.77.
Briseño (19) en 2010 reportó que hay un aumento en la aparición de CaCu en mujeres con tabaquismo activo (14,0%). En este estudio se encontraron resultados similares, ya que la presencia de tabaquismo activo fue de 15,7%.
Se observó que el tiempo promedio para toma de Papanicolaou fue de 3.33 años y que las pacientes con un mayor rango entre las tomas [4.42 años (1.104-1.9)] cursaron con IVPH en comparación con las mujeres sin IVPH, de las cuales, el rango de la toma fue de 1.92 años (1.053-1.95). p < 0.05. Las enfermedades de transmisión sexual incrementaron 1.17 veces y los antecedentes familiares de CaCu 1.73 veces el riesgo de IVPH.
Como debilidad del estudio se puede mencionar que al obtener los datos de expedientes, se carece de información relacionada a la IVPH como: comorbilidades, anticonceptivos y la oportunidad de la entrevista directa con la paciente.
CONCLUSIONES
El perfil clínico de las mujeres con IVPH de esta investigación difiere a lo reportado en estudios internacionales en cuanto a edad, escolaridad, número de gestaciones y número de parejas sexuales, aunque comparado con mujeres sanas de la misma población, no se observó significancia estadística. Sin embargo, se observó concordancia con estudios internacionales respecto al resto de las variables, encontrando como riesgo relevante la presencia de enfermedades de transmisión sexual, los antecedentes de CaCu en la familia y los antecedentes de VIH en la paciente.
Estudios epidemiológicos de este tipo permiten identificar las características de la población en Quintana Roo para la prevención de aquellos factores de riesgo modificables y la consolidación de programas dirigidos a la prevención del cáncer cervicouterino.
REFERENCIAS BIBLIOGRÁFICAS
1. Hernández-Valencia M, Rodríguez-Lundes O, Landero-Montes De Oca, Pichardo-García R, Escamilla-Godinez G. Factores de riesgo asociados a alteraciones histológicas del aparato genital en pacientes de primer nivel de atención. Cir Ciruj 2009; 77: 451-454.
2. Hernández-Valencia M, Carrillo-Pacheco A, Hernández-Quijano T. El Papanicolaou para detectar cambios celulares por el virus del papiloma humano. Rev Med Inst Mex Seguro Soc. 2013; 51(4):420-423.
3. De La Fuente-Villarreal D, Guzmán-López S, Barboza-Quintana O, Gonzalez-Ramirez R. Biología del Virus del Papiloma Humano y técnicas de diagnóstico. Medicina Universitaria 2010; 12(49): 231-238.
4. World Health Organization. Human papillomavirus (HPV) and cervical cancer. Media Center [base de datos en Internet] 2016 [fecha de consulta: 01 agosto 2016]. Disponible en: http://www.who.int/mediacentre/factsheets/fs380/en/
5. Centros para el control y prevención de enfermedades. EL VPH y el cáncer [base de datos en Internet] 2016 [fecha de consulta: 01 agosto 2016]. Disponible en: http://www.cdc.gov/spanish/cancer/hpv/statistics/
6. Centros para el control y prevención de enfermedades. EL VPH y el cáncer, estadísticas [base de datos en Internet]. Disponible en: http://www.cdc.gov/spanish/cancer/hpv/statistics/cases.htm
7. Instituto Nacional de Estadística y Geografía. Mujeres y hombres en México 2014 [base de datos en Internet] 2014 [fecha de consulta: 01 agosto 2016]. Disponible en: http://cedoc.inmujeres.gob.mx/documentos_download/101239.pdf
8. Medina-Villaseñor E, Oliver-Parra P, Neyra-Ortiz E, Pérez-Castro J, Sánchez-Orozco J, Contreras-González N. Neoplasia intraepitelial cervical, análisis de las características clínico patológicas. GAMO 2014;13(1):12-25.
9. Salazar-Lucia E, González-Luis J. Influencia del uso de anticonceptivos orales como factores de riesgo para infección por virus del papiloma humano y neoplasia intraepitelial cervical. Ginecol Obstet Mex 2005;73:83-89.
10. Lizano-Soberón M, Carrillo-García A, Contreras-Paredes A. Infección por virus del Papiloma humano: epidemiologia, historia natural, carcinogénesis. Cancerología 4. (2009): 205-216.
11. López-Galván J, Villa-Barajas R, Martínez-Madrigal F. Relación entre displasia cérvico uterina y virus del papiloma humano en una unidad de medicina familiar de Michoacan, México. Atención Familiar 2011; 18(2): 38-40.
12. Rodríguez-Lundes O, Pichardo-García R, Escamilla-Godínez G, Hernández-Valencia M. Estudio de la patología citológica del cérvix. Perinatol Reprod Hum 2009; 23: 12-17.
13. López-Olmos J, Gasull J. Infección por tricomonas (e infecciones mixtas) y atipias celulares, en la citología cervicovaginal. Clin Invest Gin Obst. 2011;38(4):120-127.
14. Johnson-M Anne, Mercer- H Catherine, Beddows Simon, De Silva Natasha, Desai Sarika, Howell-Jones R, Et. Al. Epidemiology of, and behavioural risk factors for sexually transmitted human papillomavirus infection in men and women in Britain. Sex Transm Infect 2012;88:212-217.
15. Nuñez-Troconis J, Delgado M, González J, Mindiola R, Velásquez J, Conde B, et al. Prevalence and risk factors of human papillomavirus infection in asymptomatic women in a Venezuela urban area. Invest Clin 2009;50(2): 203-212.
16. Bennani B, Bennis S, Nejjari C, Ouafik L´H, Melhouf-Abdelilah M, El Rhazi K, et. al. Correlates of HPV: a cross-sectional study with normal citologiy in north-central Morocco. J Infect Dev Ctries 2012; 6(7):543-550.
17. Confortini M, Carozzi F, Zappa M, Ventura L, Iossa A, Cariaggi P, et. al. Human papillomavirus infection and risk factors in cohort of Tuscan women aged 18-24: results at recruitment. BMC Infectious Diseases 2010; 10:157-168.
18. Moscicki AB, Ellenberg JH, Farhat S, Xu J. Persistence of human Risk factors and differences, by phylogeic Type. JID 2004:37-45.
19. Briseño H. Impacto y prevalencia de los factores de riesgo en cáncer cervicouterino. Archivos Médicos de Actualización en Tracto Genital Inferior 2010: 5-9.
